on
โรคเบาหวาน (Diabetes) อาการ, สาเหตุ, การรักษา, วิธีป้องกัน ฯลฯ
เบาหวาน
โรคเบาหวาน (Diabetes mellitus : DM, Diabetes) เป็นโรคที่มีความผิดปกติเกี่ยวกับการนำน้ำตาลไปใช้ประโยชน์อันเกี่ยวเนื่องกับความบกพร่องของฮอร์โมนอินซูลิน* ทำให้ร่างกายมีระดับน้ำตาลในเลือดสูงกว่าปกติ หากปล่อยให้ร่างกายอยู่ในสภาวะนี้เป็นเวลานานจะทำให้อวัยวะต่าง ๆ เสื่อม ก่อให้เกิดอาการและภาวะแทรกซ้อนต่าง ๆ ตามมา ผู้ที่เป็นเบาหวานมักจะมีประวัติคนในครอบครัว (พ่อแม่หรือญาติพี่น้องสายตรง) เป็นโรคนี้ด้วย และมักจะมีภาวะน้ำหนักตัวเกินร่วมด้วย
เบาหวานเป็นโรคที่พบได้สูงในคนทุกอายุและทั้งสองเพศ และพบได้สูงขึ้นตามอายุที่มากขึ้น ในบ้านเราพบคนเป็นโรคเบาหวานประมาณ 4-6% ของประชากรทั่วไป, 7.1% ของคนไทยช่วงอายุ 20-79 ปี และ 9.6% ของคนไทยที่มีอายุ 35 ปีขึ้นไป (ข้อมูล ณ วันที่ 30 ตุลาคม พ.ศ. 2556 มีผู้ป่วยเบาหวานในประเทศไทยประมาณกว่า 3.5 ล้านคน) และทางสหพันธ์เบาหวานนานาชาติมีการคาดการณ์ว่าจำนวนผู้ป่วยเบาหวานทั่วโลกจะเพิ่มขึ้นจาก 415 ล้านคน ในปี พ.ศ. 2558 เป็น 642 ล้านคน ในปี พ.ศ. 2583
คนจำนวนมากกว่าครึ่งไม่ทราบว่าตนเป็นโรคเบาหวาน สถิติการพบผู้ป่วยโรคนี้จึงยังมีจำนวนมากขึ้นเรื่อย ๆ ทำให้ต้องมีการรณรงค์กันอย่างต่อเนื่องถึงภัยร้ายของโรคนี้ เพราะโรคเบาหวานเป็นโรคเรื้อรังที่รักษาไม่หาย มีโอกาสเสี่ยงต่อการเกิดภาวะแทรกซ้อนลุกลามใหญ่โตจนต้องสูญเสียอวัยวะที่สำคัญของร่างกายได้ ด้วยเหตุนี้ทางสหพันธ์เบาหวานนานาชาติ (International Diabetes Federation : IDF) และองค์การอนามัยโลก (WHO) จึงได้กำหนดให้วันที่ 14 พฤศจิกายนของทุกปีเป็นวันเบาหวานโลก เพื่อให้ตระหนักถึงความสำคัญของโรคนี้
หมายเหตุ : อินซูลิน (Insulin) เป็นฮอร์โมนที่ผลิตจากเบตาเซลล์ (Beta cells) ของตับอ่อน (Pancreas) โดยฮอร์โมนอินซูลินนี้จะมีหน้าที่ช่วยนำน้ำตาลหรือกลูโคสในเลือด (ซึ่งได้จากอาหารที่เรารับประทาน โดยเฉพาะอย่างยิ่งอาหารจำพวกแป้ง คาร์โบไฮเดรต และของหวาน) เข้าสู่ทั่วร่างกาย เพื่อเผาผลาญให้เป็นพลังงานสำหรับการทำหน้าที่ของอวัยวะต่าง ๆ

สาเหตุของโรคเบาหวาน
โรคเบาหวานมีสาเหตุมาจากการบกพร่องของฮอร์โมนอินซูลิน ผู้ที่เป็นเบาหวานจะพบว่าตับอ่อนผลิตอินซูลินได้น้อยหรือผลิตไม่ได้เลย หรือผลิตได้ปกติ แต่ประสิทธิภาพของอินซูลินลดลง เช่นที่พบในคนอ้วน ซึ่งเรียกว่า “ภาวะดื้อต่ออินซูลิน” (Insulin resistance) เมื่อขาดอินซูลินหรืออินซูลินทำหน้าที่ไม่ได้ น้ำตาลในเลือดจึงเข้าสู่เซลล์ต่าง ๆ ได้น้อยกว่าปกติ จึงทำให้เกิดการคั่งของน้ำตาลในเลือด และน้ำตาลก็จะถูกขับออกมาทางปัสสาวะ นี่จึงเป็นสาเหตุว่าทำไมเราถึงเรียกโรคนี้ว่า “เบาหวาน”
ผู้ป่วยเบาหวานที่เป็นมาก (มีระดับน้ำตาลในเลือดสูงมาก) มักจะมีอาการปัสสาวะบ่อยและมาก เพราะน้ำตาลที่ออกมาทางไตจะดึงเอาน้ำออกมาด้วย จึงทำให้มีปัสสาวะออกมามากกว่าปกติ เมื่อผู้ป่วยถ่ายปัสสาวะมากก็จะทำให้รู้สึกกระหายน้ำจนต้องคอยดื่มน้ำบ่อย ๆ และเนื่องจากร่างกายของผู้ป่วยเบาหวานจะไม่สามารถนำน้ำตาลมาเผาผลาญเป็นพลังงานได้ ร่างกายจึงหันมาเผาผลาญกล้ามเนื้อและไขมันแทน จึงทำให้ร่างกายผอม กล้ามเนื้อฝ่อลีบ ไม่มีไขมัน อ่อนเปลี้ยเพลียแรง นอกจากนี้ การมีน้ำตาลในเลือดสูงเป็นเวลานาน ๆ ยังทำให้อวัยวะตาง ๆ เกิดการเปลี่ยนแปลงผิดปกติและนำมาซึ่งภาวะแทรกซ้อนได้มากมาย
สำหรับปัจจัยเสี่ยงต่อการเกิดโรคเบาหวานนั้น สามารถอ่านได้ที่หัวข้อด้านล่าง เกณฑ์การตรวจคัดกรองโรคเบาหวานในผู้ที่ไม่มีอาการแสดง
ระดับน้ำตาลในเลือดจะขึ้นอยู่กับความสมดุลระหว่างปัจจัยหลายประการ โดยปัจจัยที่ช่วยลดระดับน้ำตาลในเลือดก็เช่น การออกแรงกาย ยารักษาเบาหวาน ส่วนปัจจัยที่เพิ่มระดับน้ำตาลในเลือดก็เช่น อาหารอย่างของหวานหรือน้ำตาล ความเครียด การตั้งครรภ์ การบาดเจ็บ การติดเชื้อ การใช้ยาบางชนิดอย่างยาสเตียรอยด์ ยาขับปัสสาวะ ยาเม็ดคุมกำเนิด
ชนิดของเบาหวาน
โรคเบาหวานสามารถแบ่งออกได้เป็นหลายชนิด ซึ่งจะมีสาเหตุ ความรุนแรง และการรักษาที่แตกต่างกันไป ได้แก่
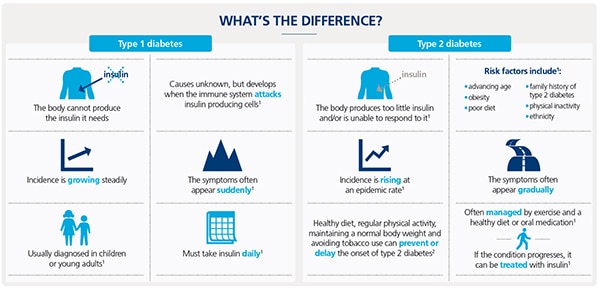
- เบาหวานชนิดที่ 1 (Type 1 diabetes mellitus) ซึ่งแต่เดิมผู้ป่วยในกลุ่มนี้จะเรียกว่า “เบาหวานชนิดพึ่งอินซูลิน” (Insulin-dependent diabetes mellitus : IDDM) เป็นเบาหวานชนิดที่พบได้น้อยประมาณ 5% ของเบาหวานทั้งหมด แต่มีความรุนแรงและอันตรายสูง อาการของโรคจะมีการพัฒนาอย่างรวดเร็วและเกิดขึ้นแบบเฉียบพลัน เบาหวานชนิดนี้มักพบในเด็กและผู้ที่มีอายุต่ำกว่า 20 ปี (จึงเรียกอีกชื่อหนึ่งว่า “โรคเบาหวานในเด็กและวัยรุ่น” หรือ Juvenile diabetes mellitus) แต่ก็อาจพบในผู้สูงอายุได้บ้าง ในผู้ป่วยกลุ่มนี้ตับอ่อนจะผลิตอินซูลินได้น้อยมากหรือผลิตไม่ได้เลย ซึ่งแพทย์เชื่อว่าร่างกายของผู้ป่วยมีการสร้างสารภูมิต้านทานขึ้นมาต่อต้านทำลายตับอ่อนของตนเองจนไม่สามารถสร้างอินซูลินได้ ดังที่เรียกว่า “โรคภูมิต้านตนเอง” (Autoimmune) ทั้งนี้เป็นผลมาจากความผิดปกติทางกรรมพันธุ์ ร่วมกับการติดเชื้อหรือการได้รับสารพิษจากภายนอก ผู้ป่วยกลุ่มนี้จะมีรูปร่างผอม มีอาการของโรคชัดเจนและจำเป็นต้องพึ่งพาการฉีดอินซูลินเข้าไปทดแทนทุกวันตลอดชีวิต ร่างกายจึงจะสามารถเผาผลาญน้ำตาลได้ตามปกติ มิเช่นนั้นร่างกายจะหันไปเผาผลาญไขมันแทนจนทำให้ร่างกายผอมลงอย่างรวดเร็ว และถ้าเป็นรุนแรงก็จะมีการคั่งของสารคีโตน (Ketones) ซึ่งเป็นสารที่เป็นพิษต่อระบบประสาท (สารคีโตนนี้เป็นสารที่เกิดจากการเผาผลาญไขมัน) จึงทำให้ผู้ป่วยหมดสติถึงตายได้อย่างรวดเร็ว เรียกว่า “ภาวะคั่งสารคีโตน” (Ketosis)
- เบาหวานชนิดที่ 2 (Type 2 diabetes mellitus) ซึ่งแต่เดิมผู้ป่วยในกลุ่มนี้จะเรียกว่า “เบาหวานชนิดไม่พึ่งอินซูลิน” (Non-insulin-dependent diabetes mellitus : NIDDM) เป็นเบาหวานชนิดที่พบได้เป็นส่วนใหญ่ประมาณ 90-95% ของเบาหวานทั้งหมด เมื่อพูดถึงโรคเบาหวาน จึงมักหมายถึงเบาหวานชนิดนี้ โดยเบาหวานชนิดที่ 2 นี้มักพบในผู้ที่มีอายุมากกว่า 30-40 ปีขึ้นไป (จึงเรียกอีกชื่อว่า “เบาหวานในผู้ใหญ่” หรือ Adult onset diabetes mellitus) แต่ในปัจจุบันก็มีแนวโน้มจะพบในเด็กและวัยรุ่นได้มากขึ้น เบาหวานชนิดนี้มักมีความรุนแรงน้อย เพราะตับอ่อนของผู้ป่วยกลุ่มนี้ยังสามารถผลิตอินซูลินได้ แต่ไม่เพียงพอกับความต้องการของร่างกาย (อาการของโรคจึงมีการพัฒนาอย่างค่อยเป็นค่อยไปในระยะเวลานาน) หรือผลิตได้เพียงพอแต่เกิดภาวะดื้อต่ออินซูลิน จึงทำให้มีน้ำตาลคั่งในเลือดกลายเป็นเบาหวานได้ ผู้ป่วยกลุ่มนี้มักมีภาวะน้ำหนักตัวเกินหรืออ้วน สาเหตุอาจเกิดจากกรรมพันธุ์ อ้วนเกินไป ผู้ป่วยส่วนใหญ่มักไม่มีอาการแสดงชัดเจนและมักไม่เกิดภาวะคั่งสารคีโตน การควบคุมอาหารหรือการใช้ยาเบาหวานชนิดรับประทานมักจะได้ผลในการควบคุมระดับน้ำตาลในเลือดให้เป็นปกติได้ (แต่บางครั้งที่ระดับน้ำตาลสูงมาก ๆ ก็อาจต้องใช้อินซูลินฉีดเป็นครั้งคราว) ยกเว้นในรายที่ดื้อต่อยารับประทานที่อาจต้องใช้อินซูลินตลอดไป
- เบาหวานขณะตั้งครรภ์ (Gestational diabetes mellitus : GDM) พบได้ประมาณ 2-5% ของเบาหวานทั้งหมด โดยในขณะตั้งครรภ์รกจะสร้างฮอร์โมนหลายชนิดเข้าไปในร่างกายหญิงตั้งครรภ์ (ซึ่งฮอร์โมนบางชนิดจะมีฤทธิ์ต่อต้านฮอร์โมนอินซูลิน) จึงทำให้เกิดภาวะดื้อต่ออินซูลิน เป็นเหตุให้มีระดับน้ำตาลในเลือดสูงจนกลายเป็นเบาหวาน แต่หลังคลอดบุตรระดับน้ำตาลในเลือดของมารดามักจะกลับเป็นสู่ปกติ (หญิงกลุ่มนี้อาจคลอดทารกตัวโตที่มีน้ำหนักแรกคลอดมากกว่า 4 กิโลกรัม และมักเป็นเบาหวานซ้ำอีกเมื่อตั้งครรภ์ใหม่ และจะมีความเสี่ยงต่อการเป็นเบาหวานเรื้อรังตามมาได้ในระยะยาว) อ่านข้อมูลเพิ่มเติมที่ เบาหวานขณะตั้งครรภ์
- เบาหวานที่มีสาเหตุจำเพาะอื่น ๆ เช่น เบาหวานที่เกิดจากการใช้ยาบางชนิด (เช่น ยาสเตียรอยด์ ยาขับปัสสาวะไทอะไซด์ ฮอร์โมนไทรอยด์ กรดนิโคตินิก), เบาหวานที่พบร่วมกับโรคหรือภาวะผิดปกติทางกรรมพันธุ์ เช่น เบาหวานที่พบร่วมกับโรคติดเชื้อ (เช่น คางทูม หัดเยอรมันโดยกำเนิด โรคติดเชื้อไซโตเมกาโลไวรัส) เบาหวานที่พบร่วมกับโรคอื่น ๆ (เช่น ตับอ่อนอักเสบเรื้อรัง มะเร็งตับอ่อน กลุ่มอาการถุงน้ำรังไข่ชนิดหลายถุง โรคคุงชิง เนื้องอกต่อมหมวกไตฟีโอโครโมโซโตมา โรคอะโครเมกาลี)
อาการของโรคเบาหวาน
- ในรายที่เป็นไม่มาก (ระดับน้ำตาลในเลือดไม่เกิน 200 มก./ดล.) ซึ่งพบได้เป็นส่วนใหญ่ในกลุ่มเบาหวานชนิดที่ 2 ผู้ป่วยจะยังรู้สึกสบายดีและไม่มีอาการผิดปกติใด ๆ และมักตรวจพบได้โดยบังเอิญจากการตรวจปัสสาวะหรือการตรวจเลือดในขณะที่ไปพบแพทย์ด้วยสาเหตุอื่นหรือจากการตรวจสุขภาพทั่วไป
-
ในรายที่เป็นมาก (ระดับน้ำตาลในเลือดมากกว่า 200 มก./ดล.) ซึ่งพบได้ในกลุ่มเบาหวานชนิดที่ 2 และเบาหวานชนิดที่ 2 ซึ่งเป็นถึงขั้นรุนแรง ผู้ป่วยจะมีอาการปัสสาวะบ่อยและออกครั้งละมาก ๆ กระหายน้ำบ่อย ปากแห้ง หิวบ่อยหรือกินข้าวจุ รู้สึกเหนื่อยง่าย อ่อนเปลี้ยเพลียแรง และบางรายอาจสังเกตว่าปัสสาวะมีมดขึ้น
- ปัสสาวะบ่อยและออกครั้งละมาก ๆ เพราะฮอร์โมนอินซูลินที่ผลิตได้ไม่เพียงพอหรือไม่สามารถผลิตได้ จึงทำให้ระดับน้ำตาลในเลือดสูง และไตไม่สามารถกรองน้ำตาลส่วนเกินกลับเข้าสู่เลือด จึงปล่อยออกมาพร้อมกับน้ำกลายเป็นปัสสาวะ ผู้ป่วยเบาหวานจึงปัสสาวะบ่อยและมีปริมาณมาก
- กระหายน้ำบ่อย เพราะสูญเสียน้ำจากการปัสสาวะบ่อยครั้ง ร่างกายจึงจำเป็นต้องชดเชยน้ำที่เสียไปทำให้เกิดความกระหายน้ำและอยากดื่มน้ำมากกว่าปกติ
- หิวบ่อยหรือกินจุ เพราะขาดฮอร์โมนอินซูลิน จึงทำให้เซลล์ไม่ได้รับพลังงาน ร่างกายจึงพยายามหาแหล่งอาหารมากขึ้นด้วยการส่งสัญญาณออกมาด้วยอาการหิว
- เหนื่อยง่าย เพราะน้ำตาลไม่สามารถเข้าสู่เซลล์เพื่อเผาผลาญเป็นพลังงานได้
-
ในรายที่เป็นเบาหวานชนิดที่ 2 ส่วนใหญ่จะไม่มีอาการแสดงชัดเจน มีเพียงส่วนน้อยที่จะมีอาการผิดปกติดังกล่าวข้างต้น น้ำหนักตัวอาจลดลงบ้างเล็กน้อย แต่บางรายอาจมีน้ำหนักตัวเพิ่มขึ้น ผู้ป่วยกลุ่มนี้มักมีภาวะน้ำหนักตัวเกินหรือโรคอ้วนอยู่แต่เดิม ในรายที่เป็นเรื้อรังมานานทั้งที่มีอาการและไม่มีอาการปัสสาวะบ่อยมาก่อน อาจมีอาการคันตามตัว เป็นฝีหรือโรคติดเชื้อราที่ผิวหนังบ่อย หรือเป็นแผลเรื้อรังที่หายช้ากว่าปกติ (โดยเฉพาะแผลที่บริเวณเท้า) หรืออาจมาพบแพทย์ด้วยภาวะแทรกซ้อนอื่น ๆ เช่น ชาหรือปวดแสบปวดร้อนตามปลายมือปลายเท้า เกิดภาวะหย่อนสมรรถภาพทางเพศ เจ็บจุกหน้าอกจากโรคหัวใจขาดเลือด อัมพฤกษ์ อัมพาต สายตามัวลงทุกทีหรือต้องเปลี่ยนแว่นสายตาบ่อย ฯลฯ
- น้ำหนักลดลงผิดปกติ เพราะเซลล์ไม่สามารถนำน้ำตาลมาเผาผลาญเป็นพลังงานได้ ร่างกายจึงหันมาเผาผลาญกล้ามเนื้อและไขมันแทน จึงทำให้ร่างกายผอม กล้ามเนื้อฝ่อลีบ ไม่มีไขมัน
- สายตามัว เห็นภาพไม่ชัด เกิดจากระดับน้ำตาลในเลือดสูง ทำให้เกิดการคั่งของน้ำตาลในเลนส์ตาจนจอประสาทตาเกิดอาการผิดปกติ หรือมีระดับน้ำตาลสูงเป็นเวลานานจนเกิดความผิดปกติของจอประสาทตา ซึ่งในบางรายอายอาจรุนแรงถึงขั้นตาบอด
- ในรายที่เป็นเบาหวานชนิดที่ 1 อาการต่าง ๆ มักเกิดขึ้นอย่างรวดเร็วร่วมกับน้ำหนักตัวลดลงอย่างฮวบฮาบ (กินเวลาเป็นสัปดาห์หรือเป็นเดือน) ในผู้ป่วยเด็กบางรายอาจมีอาการปัสสาวะรดที่นอนในตอนกลางคืน ผู้ป่วยบางรายอาจมาโรงพยาบาลด้วยอาการหมดสติจากภาวะคีโตแอซิโดซิส (Ketoacidosis) ผู้ป่วยกลุ่มนี้มักมีอายุน้อยและรูปร่างผอม

ภาวะแทรกซ้อนของโรคเบาหวาน
ภาวะแทรกซ้อนมักเกิดกับผู้ป่วยเบาหวานที่ปล่อยปละละเลย ขาดการรักษา หรือดูแลรักษาไม่ถูกต้อง โดยภาวะแทรกซ้อนนี้จะมีทั้งแบบเฉียบพลัน (เช่น หมดสติ ติดเชื้อรุนแรง) และแบบเรื้อรัง (มักเกิดในกล่มผู้ป่วยที่ควบคุมระดับน้ำตาลไม่ได้เป็นเวลานาน ซึ่งบางคนอาจใช้เวล 5-10 ปีขึ้นไป ทำให้หลอดเลือดแดงทั้งเล็กและใหญ่แข็งและตีบตัน ส่งผลให้อวัยวะหลายส่วน เช่น ระบบประสาท สมอง หัวใจ ตา ไต เท้า ขาดเลือดไปเลี้ยงจนเป็นสาเหตุทำให้อวัยวะเหล่านี้เสื่อมสมรรถภาพ พิการหรือสูญเสียหน้าที่ไป)
ผู้ป่วยเบาหวานที่ควบคุมระดับน้ำตาลในเลือดได้ไม่ดีจะมีโอกาสติดเชื้อได้ง่าย เนื่องจากมีภูมิคุ้มกันโรคต่ำ (เพราะเม็ดเลือดขาวทำหน้าที่กำจัดเชื้อโรคได้น้อยลง) นอกจากนี้ ผู้ป่วยเบาหวานยังก่อให้เกิดการเปลี่ยนแปลงในลักษณะอื่น ๆ เป็นเหตุทำให้เกิดภาวะแทรกซ้อนได้อีกหลายอย่าง ซึ่งในที่นี้จะขอกล่าวถึงเฉพาะภาวะแทรกซ้อนที่สำคัญหรือพบได้บ่อย ได้แก่
-
ภาวะหมดสติจากเบาหวาน เป็นภาวะแทรกซ้อนที่เกิดขึ้นอย่างเฉียบพลันและรุนแรง หากผู้ป่วยไม่ได้รับการช่วยเหลืออย่างทันท่วงทีก็อาจทำให้เสียชีวิตได้ โดยอาจเกิจาก
- ภาวะน้ำตาลในเลือดต่ำ (Hypoglycemia) เป็นสาเหตุที่พบได้บ่อย ซึ่งมักพบในผู้ป่วยเบาหวานที่รับประทานหรือฉีดยาอย่างสม่ำเสมอ หรือควบคุมระดับน้ำตาลในเลือดได้ค่อนข้างดีอยู่เดิม แต่มักเกิดขึ้นในกรณีที่ผู้ป่วยใช้ยาเบาหวานมากเกินขนาด อดอาหาร หรือรับประทานอาหารน้อยเกินไป หรือรับประทานอาหารผิดเวลานานเกินไป ดื่มแอลกอฮอล์มาก หรือมีการออกแรงกายหนักและนานเกินไป โดยในระยะแรกผู้ป่วยจะรู้สึกหิว ใจสั่น มือสั่น ปวดศีรษะ เวียนศีรษะ มึนงง อ่อนเพลีย คลื่นไส้ กระสับกระส่าย หงุดหงิด เหงื่อออก ตัวเย็น ตาพร่ามัวหรือเห็นภาพซ้อน ถ้าผู้ป่วยรีบกินน้ำตาลหรือน้ำหวานอาการต่าง ๆ จะทุเลาลงได้ในระยะเวลาสั้น ๆ แต่หากไม่ทำการแก้ไขดังกล่าว ก็จะมีอาการขากรรไกรแข็ง ชักเกร็ง ไม่ค่อยรู้สึกตัวหรือหมดสติ ตรวจปัสสาวะไม่พบน้ำตาลในปัสสาวะ และตรวจพบน้ำตาลในเลือดต่ำ
- ภาวะคีโตแอซิโดซิส (Ketoacidosis) พบได้เฉพาะในผู้ป่วยเบาหวานชนิดที่ 1 ที่ขาดการฉีดอินซูลินเป็นเวลานาน หรือพบในภาวะติดเชื้อหรือได้รับบาดเจ็บซึ่งเป็นช่วงที่ร่างกายต้องการอินซูลินมากขึ้น ร่างกายจึงเผาผลาญไขมันแทนน้ำตาลทำให้เกิดการคั่งของสารคีโตนในเลือดจนเกิดภาวะเลือดเป็นกรด (Diabetic ketoacidosis) ผู้ป่วยจึงมีอาการคลื่นไส้ อาเจียน กระหายน้ำอย่างมาก หายใจหอบลึก ลมหายใจมีกลิ่นหอมจากสารคีโตน กระวนกระวาย มีไข้ มีภาวะขาดน้ำรุนแรง (หนังเหี่ยว ตาโบ๋ ความดันต่ำ ชีพจรเบาเร็ว) อาจมีอาการปวดท้อง ท้องเสีย ผู้ป่วยจะซึมลงเรื่อย ๆ จนกระทั่งหมดสติ
- ภาวะน้ำตาลในเลือดสูงรุนแรง (Nonketotic hyperglycemic hyperosmolar coma : NKHHC) มักพบในผู้ป่วยเบาหวานชนิดที่ 2 ที่เป็นโรคโดยไม่รู้ตัวหรือขาดการรักษา หรือมีภาวะติดเชื้อรุนแรง (เช่น ปอดอักเสบ กรวยไตอักเสบ โลหิตเป็นพิษ) หรือมีการใช้ยาบางชนิดร่วมด้วย (เช่น ยาขับปัสสาวะ ยาสเตียรอยด์) ผู้ป่วยจึงมีระดับน้ำตาลในเลือดสูงมาก ๆ (เกิน 600 มก./ดล. ขึ้นไป) จึงทำให้เกิดภาวะขาดน้ำรุนแรง ซึม เพ้อ ชัก หมดสติ โดยก่อนหน้าที่จะหมดสติเป็นวันหรือเป็นสัปดาห์ ผู้ป่วยจะมีอาการอ่อนเพลีย กระหายน้ำบ่อย ปัสสาวะบ่อย
-
ภาวะแทรกซ้อนของระบบประสาท ได้แก่ ระบบประสาทเสื่อม (Neuropathy) ซึ่งเกิดจากหลอดเลือดแดงขนาดเล็กที่มาเลี้ยงระบบประสาทเกิดการแข็งและตีบ ถ้าเกิดกับประสาทส่วนปลายที่เลี้ยงแขนขา ในระยะแรกอาจมีอาการปลายมือปลายเท้าแสบร้อนหรือเจ็บเหมือนถูกเข็มทิ่มแทง ซึ่งมักเป็นมากตอนกลางคืนจนบางรายอาจนอนไม่หลับ อาการจะทุเลาหรือหายได้เมื่อคุมเบาหวานได้ดี ถ้าปล่อยให้น้ำตาลในเลือดสูงต่อไปนาน ๆ จะเกิดอาการชาปลายมือปลายเท้า ซึ่งจะค่อย ๆ ลุกลามสูงขึ้นเรื่อย ๆ และอาการชาเมื่อเกิดขึ้นแล้วจะไม่หายไปแม้ต่อมาจะควบคุมเบาหวานได้ดีขึ้นก็ตาม จนในที่สุดก็จะไม่มีความรู้สึก จึงทำให้เกิดบาดแผลที่เท้าได้ง่ายเมื่อเหยียบถูกของมีคมหรือของร้อน ๆ เมื่อเกิดบาดแผลก็จะมีโอกาสติดเชื้ออักเสบเนื่องจากภูมิคุ้มกันต่ำ และเนื่องจากมีภาวะขาดเลือดจากภาวะหลอดเลือดแดงแข็งและตีบ จึงทำให้แผลหายได้ยาก บางครั้งอาจลุกลามรุนแรงหรือเป็นเนื้อเน่าตาย (Gangrene) และจำเป็นต้องตัดอวัยวะบริเวณนั้นทิ้ง เช่น นิ้วเท้าหรือข้อเท้าทิ้ง ทำให้เกิดความพิการได้ (ผู้ป่วยเบาหวานจึงต้องหมั่นดูแลเท้าอย่าให้เกิดบาดแผล)
- นอกจากนี้ ผู้ป่วยยังอาจมีความเสื่อมของระบบประสาทอัตโนมัติ (Autonomic neuropathy) ซึ่งควบคุมอวัยวะต่าง ๆ ภายในร่างกาย จึงทำให้เกิดอาการเวียนศีรษะจากภาวะความดันตกในท่ายืน ปวดท้อง ท้องเสีย หรือท้องผูกเรื้อรังจากโรคลำไส้แปรปรวน อาการอาหารไม่ย่อยหรือแสบลิ้นปี่จากโรคกรดไหลย้อน องคชาตไม่แข็งตัว กระเพาะปัสสาวะหย่อนสมรรถภาพ (ทำให้ถ่ายปัสสาวะออกไม่หมด เกิดกระเพาะอักเสบเรื้อรัง) ต่อมเหงื่อไม่ทำงาน (ทำให้ผิวหนังแห้ง)
- บางรายอาจมีประสาทเลี้ยงกล้ามเนื้อตาเสื่อม ทำให้กล้ามเนื้อตาเป็นอัมพาต เกิดอาการตาเหล่ หนังตาตก หลับตาไม่สนิท รูม่านตาขยาย มองเห็นภาพซ้อน แต่อาการเหล่านี้มักหายไปได้เองภายใน 6-12 สัปดาห์
- ภาวะแทรกซ้อนของตา ที่สำคัญ คือ จอประสาทตาเสื่อม หรือ ภาวะเบาหวานขึ้นตา (Retinopathy) ซึ่งในระยะแรกผู้ป่วยจะไม่รู้สึกผิดปกติ จนกระทั่งเป็นมากแล้วจะเกิดอาการตามัว ตาบอดได้ ดังนั้นจึงควรไปพบจักษุแพทย์เพื่อตรวจเช็กตาปีละ 1 ครั้ง (ผู้ป่วยเบาหวานตั้งครรภ์ควรตรวจตั้งแต่อายุครรภ์ 3 เดือนแรก และตรวจเป็นระยะจนกระทั่งหลังคลอด 1 ปี เนื่องจากการตั้งครรภ์อาจทำให้จอประสาทตาเสื่อมได้มากขึ้น) ถ้าพบตั้งแต่ระยะแรกเริ่มจะได้ให้การรักษาเพื่อป้องกันไม่ให้ตาบอดได้ นอกจากนี้ยังพบว่าผู้ป่วยเบาหวานอาจเป็นต้อกระจกก่อนวัย หรือต้อหินเรื้อรัง เลือดออกในวุ้นลูกตา จอตาลอก ซึ่งถ้าไม่ได้รับการรักษาก็อาจทำให้ตาบอดได้
- ภาวะแทรกซ้อนของไต ที่สำคัญ คือ ไตเสื่อม (Nephropathy) หรือไตวายเรื้อรัง (Chronic renal failure) ซึ่งเกิดจากการตีบตันของหลอดเลือดแดงขนาดเล็กที่มาเลี้ยงไต จึงทำให้ไตเสื่อมแบบค่อยเป็นค่อยไป โดยในระยะแรก ๆ จะพบว่ามีสารไข่ขาวหลุดออกมาในปัสสาวะจำนวนน้อย ซึ่งในระยะนี้ยังมีทางบำบัดเพื่อป้องกันภาวะไตเสื่อมได้ ดังนั้นผู้ป่วยจึงควรไปพบแพทย์เพื่อตรวจสารไข่ขาวในปัสสาวะอย่างน้อยปีละ 1 ครั้ง หากปล่อยปละละเลยจนไตเสื่อมถึงที่สุดก็จะกลายเป็นไตวายเรื้อรัง ซึ่งในที่สุดอาจต้องทำการฟอกไตหรือผ่าตัดปลูกถ่ายไต
- ภาวะหลอดเลือดแดงขนาดใหญ่ (Atherosclerosis) ทำให้หลอดเลือดตีบตันจนขาดเลือดไปเลี้ยงอวัยวะสำคัญ ได้แก่ หัวใจ สมอง ทำให้เกิดโรคหลอดเลือดสมอง โรคหัวใจขาดเลือด โดยเฉพาะอย่างยิ่งถ้ามีปัจจัยเสี่ยงอื่น ๆ ร่วมด้วย (เช่น ความดันโลหิตสูง ไขมันในเลือดสูงหรือผิดปกติ) ก็จะยิ่งมีโอกาสเกิดภาวะแทรกซ้อนเหล่านี้ได้มากขึ้น ผู้ป่วยเบาหวานจึงต้องควบคุมเบาหวานและปัจจัยเสี่ยงไปพร้อม ๆ กัน รวมทั้งต้องรับประทานยาแอสไพรินเพื่อป้องกันภาวะแทรกซ้อนเหล่านี้ด้วย นอกจากนี้ เลือดยังอาจขาดเลือดไปเลี้ยงขาและเท้าด้วย ซึ่งจะทำให้ผู้ป่วยเกิดอาการปวดกล้ามเนื้อน่องขณะเดินมาก ๆ ถ้าเกิดเป็นแผลที่เท้า แผลจะหายได้ยาก หรือนิ้วเท้าเป็นเนื้อตายเน่า และอาจพบเป็นตะคริวตอนกลางคืนได้บ่อย
- การติดเชื้อ ผู้ป่วยเบาหวานจะเป็นโรคติดเชื้อได้ง่ายเนื่องจากภูมิคุ้มกันต่ำ โดยอาจเป็นการติดเชื้อซ้ำซาก (เช่น กระเพาะปัสสาวะอักเสบ ช่องคลอดอักเสบ โรคเชื้อราแคนดิดา กลาก) เป็นการติดเชื้อเรื้อรัง (เช่น วัณโรคปอด) หรืออาจเป็นการติดเชื้อรุนแรง (เช่นหูชั้นนอกอักเสบรุนแรง ปอดอักเสบ กรวยไตอักเสบเฉียบพลัน เท้าเป็นแผลติดเชื้อซึ่งอาจลุกลามจนเท้าเน่า)
- ภาวะแทรกซ้อนอื่น ๆ เช่น การอักเสบของเนื้อเยื่อรอบฟัน (มีโอกาสมากที่จะเป็นโรคปริทันต์หรือโรคเหงือกอักเสบ ซึ่งเป็นสาเหตุของการสูยเสียฟัน), นิ่วน้ำดี, ภาวะกล้ามเนื้อหัวใจพิการซึ่งอาจทำให้เกิดภาวะหัวใจวายได้, ภาวะไตรกลีเซอไรด์ในเลือดสูง, ภาวะไขมันสะสมในตับซึ่งอาจทำให้กลายเป็นตับแข็งหรือมะเร็งตับ, เส้นประสาทมือถูกพังผืดรัดแน่น รวมทั้งยังมีความเสี่ยงต่อการเป็นมะเร็งตับอ่อนได้มากขึ้นอีกด้วย
- ภาวะแทรกซ้อนระหว่างการตั้งครรภ์ เพิ่มความเสี่ยงต่อการเกิดภาวะครรภ์เป็นพิษ ควาดมันโลหิตสูงขณะตั้งครรภ์ มีโอกาสแท้งบุตรมากขึ้นหรือทารกในครรภ์อาจเสียชีวิตได้ ทารกอาจมีน้ำหนักตัวมากทำให้คลอดลำบาก และมีโอกาสเกิดอันตรายในระหว่างการคลอดได้สูง)
การวินิจฉัยโรคเบาหวาน
แพทย์สามารถวินิจฉัยโรคเบาหวานได้จากประวัติอาการ ประวัติการเจ็บป่วยต่าง ๆ ประวัติการเจ็บป่วยของคนในครอบครัว การตรวจร่างกาย และที่สำคัญมากที่สุดคือ การตรวจเลือดเพื่อดูปริมาณน้ำตาลในเลือด นอกจากนั้นอาจมีการตรวจอื่น ๆ ประกอบไปด้วยตามความเหมาะสม เช่น การตรวจปัสสาวะเพื่อดูน้ำตาลในปัสสาวะ (ซึ่งจะไม่พบในคนปกติ), การตรวจเลือดเพื่อดูการทำงานของไต (เพราะเบาหวานมักส่งผลต่อการเกิดโรคไตเรื้อรัง), การตรวจสุขภาพตาโดยจักษุแพทย์ (เพื่อเฝ้าระวังภาวะแทรกซ้อนของเบาหวานต่อจอตา)
สำหรับคนทั่วไปที่ใช่หญิงตั้งครรภ์ หากมีอาการของโรคเบาหวาน (เช่น ปัสสาวะบ่อย กระหายน้ำบ่อย) หรือไม่มีอาการ แต่ตรวจพบน้ำตาลในเลือดสูงกว่าปกติหรือตรวจพบน้ำตาลในปัสสาวะ หรือเป็นผู้ที่เสี่ยงต่อการเป็นโรคเบาหวาน (เช่น อ้วน มีญาติสายตรงเป็นเบาหวาน) แพทย์จะทำการตรวจเพิ่มเติมเพื่อยืนยันการวินิจฉัย ดังนี้
- ในกรณีที่ผู้ป่วยไม่มีอาการแสดง แพทย์จะทำการตรวจวัดระดับน้ำตาลในเลือดแบบเจาะที่แขนหลังอดอาหารอย่างน้อย 8 ชั่วโมง (Fasting plasma glucose : FPG) ซึ่งมักตรวจในตอนเช้า ถ้าระดับน้ำตาลในเลือดหลังอดอาหารนี้มีค่าต่ำกว่า 100 มก./ดล. ก็ถือว่าปกติ แต่ถ้ามีค่าเท่ากับ 100-125 มก./ดล. จะถือว่าเป็นระดับน้ำตาลสูงผิดปกติ (Impaired fasting glucose : IFG) เรียกว่า “กลุ่มเสี่ยงสูงต่อเบาหวาน” (Categories of increased risk for diabetes) ซึ่งต้องตรวจยืนยันซ้ำด้วยการทดสอบความทนต่อน้ำตาล (Oral glucose tolerance test : OGTT)*
- ในกรณีที่ผู้ป่วยมีอาการแสดงชัดเจน แพทย์จะทำการตรวจวัดระดับน้ำตาลในเลือดแบบสุ่มตรวจ (Random/Casual plasma glucose test) คือ ตรวจได้ทันทีไม่ว่าจะเป็นเวลาใด ถ้าพบว่าระดับน้ำตาลในเลือดมีค่าตั้งแต่ 200 มก./ดล. ขึ้นไป ก็จะวินิจฉัยได้ว่าเป็นโรคเบาหวาน
นอกจากนี้ แพทย์ยังสามารถวินิจฉัยโรคเบาหวานได้จากการตรวจพบระดับน้ำตาลเฉลี่ยสะสม หรือฮีโมโกลบินเอวันซี (Hemoglobin A1C : HbA1C) มีค่าเท่ากับหรือมากกว่า 6.5% จากการตรวจ 2 ครั้งในต่างวันกัน (ค่าปกติจะต่ำกว่า 5% แต่ถ้ามีค่าอยู่ที่ 5.7-6.4% จะถือว่าเป็นกลุ่มเสี่ยงสูงต่อเบาหวาน)
หมายเหตุ : การทดสอบความทนต่อน้ำตาล (OGTT) เป็นวิธีทดสอบโดยการให้ผู้ป่วยอดอาหารอย่างน้อย 8 ชั่วโมง แล้วทำการตรวจระดับน้ำตาลในเลือดก่อน 1 ครั้ง จากนั้นจะให้ผู้ป่วยดื่มน้ำตาลกลูโคส 75 กรัม และทำการตรวจระดับน้ำตาลในเลือดหลังดื่มน้ำตาลไปแล้ว 2 ชั่วโมง (ค่าปกติจะต่ำกว่า 140 มก./ดล. แต่ถ้ามีค่า 140-199 มก./ดล. จะถือว่าเป็นกลุ่มเสี่ยงสูงต่อเบาหวาน และถ้ามีค่าตั้งแต่ 200 มก./ดล. ขึ้นไปจะถือว่าเป็นเบาหวาน) แต่วิธีนี้จะใช้เฉพาะในรายที่ตรวจพบว่ามีระดับน้ำตาลในเลือดหลังอดอาหารสูงผิดปกติ (IFG) และหญิงหลังคลอดที่เคยตรวจพบว่าเป็นเบาหวานขณะตั้งครรภ์ (GDM)
สรุปเกณฑ์การวินิจฉัยว่าเป็นโรคเบาหวาน (สำหรับหญิงที่ไม่ได้ตั้งครภ์)*
- กรณีที่ผู้ป่วยไม่ได้มีอาการของโรคเบาหวาน แพทย์จะวินิจฉัยว่าเป็นหวานได้ตามข้อใดข้อหนึ่ง ดังนี้
- ระดับน้ำตาลในเลือดหลังอดอาหารอย่างน้อย 8 ชั่วโมง (FPG) มีค่าเท่ากับหรือมากกว่า 126 มก./ดล. จากการตรวจ 2 ครั้งในต่างวันกัน หรือ
- ระดับน้ำตาลเฉลี่ยสะสม (HbA1C) มีค่าเท่ากับหรือมากกว่า 6.5% จากการตรวจ 2 ครั้งในต่างวันกัน หรือ
- ระดับน้ำตาลในเลือดหลังดื่มกลูโคส 2 ชั่วโมงจากการทดสอบทดสอบความทนต่อน้ำตาล (OGTT) โดยการดื่มกลูโคส 75 กรัม มีค่าเท่ากับหรือมากกว่า 200 มก./ดล. จากการตรวจ 2 ครั้งในต่างวันกัน
- กรณีที่ผู้ป่วยมีอาการของโรคเบาหวานชัดเจน เช่น กระหายน้ำบ่อย ปัสสาวะบ่อย แพทย์จะวินิจฉัยว่าเป็นโรคเบาหวานได้ก็ต่อเมื่อระดับน้ำตาลในเลือดแบบสุ่มตรวจ (Random plasma glucose) มีค่าเท่ากับหรือมากกว่า 200 มก./ดล. จากการตรวจเพียงครั้งเดียวในช่วงเวลาใดก็ได้
หมายเหตุ : สำหรับหญิงตั้งครรภ์นั้น สามารถใช้เกณฑ์ข้อที่ 1 (เฉพาะ FPG) และข้อที่ 2 ในการวินิจฉัยได้เช่นกัน ส่วนระดับน้ำตาลในเลือดจากการทดสอบความทนต่อน้ำตาล (OGTT) โดยการดื่มกลูโคส 100 กรัม จะใช้เกณฑ์ดังนี้ (ต้องมีค่าน้ำตาลสูงตามเกณฑ์ด้านล่างตั้งแต่ 2 ข้อขึ้นไป)
- ระดับน้ำตาลในเลือดหลังอดอาหาร 8 ชั่วโมง มีค่าเท่ากับหรือมากกว่า 95 มก./ดล.
- ระดับน้ำตาลในเลือดหลังดื่มกลูโคส 1 ชั่วโมง มีค่าเท่ากับหรือมากกว่า 180 มก./ดล.
- ระดับน้ำตาลในเลือดหลังดื่มกลูโคส 2 ชั่วโมง มีค่าเท่ากับหรือมากกว่า 155 มก./ดล.
- ระดับน้ำตาลในเลือดหลังดื่มกลูโคส 3 ชั่วโมง มีค่าเท่ากับหรือมากกว่า 140 มก./ดล.
สิ่งที่ตรวจในผู้ป่วยเบาหวาน
ในรายที่เป็นระยะแรกเริ่มหรือเป็นไม่มาก แพทย์มักตรวจไม่พบสิ่งผิดปกติตามร่างกาย ส่วนในรายที่เป็นเรื้อรัง อาจพบอาการชาตามปลายมือปลายเท้า แผลเรื้อรัง ต้อกระจก หรือภาวะแทรกซ้อนอื่น ๆ โดยในผู้ป่วยเบาหวานทุกรายนั้นแพทย์จะตรวจพบน้ำตาลในปัสสาวะ และระดับน้ำตาลในเลือดหลังงดอาหาร 8 ชั่วโมง (FPG) มีค่าเท่ากับหรือมากกว่า 126 มก./ดล.
การรักษาโรคเบาหวาน
- เมื่อผู้ป่วยได้รับการตรวจวินิจฉัยว่าเป็นโรคเบาหวาน แพทย์จะให้สุขศึกษาแนะนำข้อควรปฏิบัติสำหรับผู้ป่วย พร้อมกับอธิบายให้ผู้ป่วยเข้าใจถึงธรรมชาติของโรคและปัจจัยที่มีผลต่อระดับน้ำตาลในเลือด เพื่อให้ผู้ป่วยเห็นประโยชน์และทราบถึงแนวทางในการควบคุมโรค (มิเช่นนั้น ผู้ป่วยอาจละเลยในการดูแลตนเอง ดิ้นรนเปลี่ยนหมอไปเรื่อย ๆ หรือหันไปกินยาหม้อหรือสมุนไพรแทน ซึ่งในปัจจุบันยังไม่มีข้อมูลการวินิจฉัยที่ยืนยันได้ว่ามีสมุนไพรชนิดใดที่ใช้รักษาโรคเบาหวานแล้วได้ผลดีและปลอดภัยกว่ายามาตรฐาน) และพิจารณาให้ยารักษาเบาหวาน ร่วมไปกับการประเมินภาวะเสี่ยงอื่น ๆ (เช่น ความดันโลหิตสูง ภาวะน้ำหนักตัวเกิน ไขมันในเลือดสูงหรือผิดปกติ) และทำการควบคุมความเสี่ยงต่าง ๆ (เช่น ให้ยาลดความดัน ยาลดไขมัน) ควบคู่กันไปให้ได้ตามเป้าหมายในข้อ 3 ซึ่งถ้าควบคุมได้ดีอย่างต่อเนื่องก็จะช่วยลดภาวะแทรกซ้อนต่าง ๆ ลงได้
-
ยารักษาเบาหวาน เป็นยาที่ใช้ลดระดับน้ำตาลในเลือด โดยจะมีอยู่ด้วยกัน 2 ชนิดใหญ่ ๆ ได้แก่ ชนิดรับประทาน และชนิดฉีด
-
ยารักษาเบาหวานชนิดรับประทาน เป็นยาที่ใช้รักษาเบาหวานชนิดที่ 2 โดยแบ่งออกเป็น 5 กลุ่ม ได้แก่
- ยากลุ่มซัลโฟนิลยูเรีย (Sulfonylureas) ได้แก่ ยาไกลเบนคลาไมด์ (Glibenclamide) ที่มีชื่อทางการค้า เช่น ดาโอนิล (Daonil) ยูกลูคอน (Euglucon), ยาไกลพิไซด์ (Glipizide) ที่มีชื่อทางการค้า เช่น มินิเดียบ (Minidiab), ยาไกลคลาไซด์ (Gliclazide) ที่มีชื่อทางการค้า เช่น ไดอะไมครอน (Diamicron), ยาไกลเมพิไรด์ (Glimepiride) ที่มีชื่อทางการค้า เช่น อะแมริล (Amaryl), ยาคลอร์โพรพาไมด์ (Chlorpropamide) ที่มีชื่อทางการค้า เช่น ไดเอบินิส (Diabinese) เป็นกลุ่มยาที่มีฤทธิ์กระตุ้นตับอ่อนให้หลั่งอินซูลิน นิยมใช้เป็นยาตัวแรกในผู้ป่วยเบาหวานที่ไม่มีภาวะน้ำหนักตัวเกิน ส่วนผลข้างเคียงสำคัญ คือ ภาวะน้ำตาลในเลือดต่ำ และการแพ้ยา (ผู้แพ้ยากลุ่มซัลฟาจะมีโอกาสแพ้ยากลุ่มนี้ได้มากขึ้น) ถ้าใช้ร่วมกับยากลุ่มซัลฟา ยากลุ่มต้านอักเสบที่ไม่ใช่สเตียรอยด์ ยาลดไขมันกลุ่มไครไฟเบรต หรือแอสไพริน ยาเหล่านี้จะเสริมฤทธิ์การลดน้ำตาลจนอาจทำให้เกิดภาวะน้ำตาลในเลือดต่ำได้ แต่ถ้าร่วมกับยากลุ่มสเตียรอยด์ ยาขับปัสสาวะกลุ่มไทอะไซด์ ยาเม็ดคุมกำเนิด หรือยากลุ่มปิดกั้นเบต้า ยาเหล่านี้อาจต้านฤทธิ์การลดน้ำตาลจนทำให้น้ำตาลในเลือดสูงได้
- ยากลุ่มไบกัวไนด์ (Biguanides) ได้แก่ ยาเมทฟอร์มิน (Metformin) ที่มีชื่อทางการค้า เช่น กลูโคฝาจ (Glucophage) เป็นกลุ่มยาที่มีฤทธิ์ยับยั้งการสร้างกลูโคสที่ตับและกระตุ้นให้อินซูลินออกฤทธิ์ได้ดีขึ้น ทำให้เซลล์ของเนื้อเยื่อต่าง ๆ นำกลูโคสไปใช้งานได้มากขึ้น แพทย์มักใช้ยากลุ่มนี้เป็นยาตัวแรกในผู้ป่วยเบาหวานที่มีภาวะไขมันในเลือดสูง (เพราะยานี้ช่วยลดระดับไขมันในเลือด) หรือมีภาวะน้ำหนักตัวเกิน (เพราะยานี้ช่วยลดน้ำหนัก) และสามารถใช้ควบกับยารักษาเบาหวานกลุ่มอื่น ๆ ได้ทุกกลุ่ม ส่วนผลข้างเคียงที่สำคัญ คือ ปากคอขม เบื่ออาหาร คลื่นไส้ ปวดมวนท้อง ท้องเสีย ถ้าใช้กับยากลุ่มซัลโฟนิลยูเรียหรือยาฉีดอินซูลิน อาจทำให้เกิดภาวะน้ำตาลในเลือดต่ำ
- ยากลุ่มเมกลิทิไนด์ (Meglitinides) ได้แก่ ยารีพาไกลไนด์ (Repaglinide) ที่มีชื่อทางการค้า เช่น โนโวนอร์ม (NovoNorm) เป็นกลุ่มยาที่มีฤทธิ์กระตุ้นตับอ่อนให้หลั่งอินซูลิน สามารถใช้แทนยากลุ่มซัลโฟนิลยูเรียได้ในทุกกรณี ส่วนผลข้างเคียงที่สำคัญ คือ ภาวะน้ำตาลในเลือดต่ำ การแพ้ยา
- ยากลุ่มกลิตาโซน (Glitazone) ได้แก่ ยาโรสิกลิตาโซน (Rosiglitazone) ที่มีชื่อทางการค้า เช่น อะแวนเดีย (AVANDIA), ยาไพโอกลิตาโซน (Pioglitazone) ที่มีชื่อทางการค้า เช่น แอ็กทอส (Actos) เป็นกลุ่มยาที่มีฤทธิ์กระตุ้นให้อินซูลินออกฤทธิ์ได้ดีขึ้น ทำให้เซลล์กล้ามเนื้อนำกลูโคสไปใช้งานได้ดีขึ้น สามารถใช้เป็นยารักษาเบาหวานแบบเดี่ยว ๆ หรือใช้ควบกับยารักษาเบาหวานกลุ่มอื่น ๆ ได้ทุกกลุ่ม ส่วนผลข้างเคียงที่สำคัญ คือ บวม น้ำหนักตัวขึ้น ปวดเมื่อยกล้ามเนื้อ เอนไซม์ตับ (AST, ALT) ขึ้น การติดเชื้อของทางเดินหายใจส่วนต้น
- ยากลุ่มยับยั้งเอนไซม์แอลฟากลูโคซิเดส (Alpha-glucosidase inhibitors) ได้แก่ ยาอะคาร์โบส (Acarbose) ที่มีชื่อทางการค้า เช่น กลูโคเบย์ (Glucobay), ยาโวกลิโบส (Voglibose) ที่มีชื่อทางการค้า เช่น เบเซ่น (Basen) เป็นกลุ่มยาที่มีฤทธิ์ยับยั้งการทำงานของเอนไซม์ที่ใช้ในการย่อยแป้งให้เป็นน้ำตาล จึงช่วยชะลอการดูดซึมน้ำตาลเข้าสู่กระแสดลือดได้ นิยมใช้ยากลุ่มนี้เป็นยาเสริมยารักษาเบาหวานกลุ่มอื่น ๆ ได้ทุกกลุ่ม (โดยเฉพาะอย่างยิ่งในรายที่มีระดับน้ำตาลในเลือดก่อนอาหารปกติ แต่ระดับน้ำตาลในเลือดหลังอาหารสูง) ส่วนผลข้างเคียงที่สำคัญ คือ มีลมในท้อง ปวดท้อง ท้องเสีย
-
ยารักษาเบาหวานชนิดฉีด คือ อินซูลิน เป็นยาใช้รักษาผู้ป่วยเบาหวานชนิดที่ 1, ผู้ป่วยเบาหวานชนิดที่ 2 บางกรณี (ซึ่งแบ่งเป็น 2 กลุ่ม คือ ผู้ป่วยที่แพทย์ให้ยารักษาเบาหวานชนิดประทานอย่างเต็มที่แล้วแต่ยังไม่สามารถควบคุมระดับน้ำตาลได้ และอีกกลุ่ม คือ ผู้ป่วยที่มีการติดเชื้อรุนแรง หรือได้รับการผ่าตัด หรือขณะตั้งครรภ์ ซึ่งแพทย์จะเปลี่ยนมาใช้ยาฉีดอินซูลินแบบชั่วคราวไปก่อนจนกว่าอาการจะดีขึ้น จึงจะกลับไปใช้ยาชนิดรับประทาน), ผู้ป่วยเบาหวานที่มีโรคตับหรือโรคไต, ผู้ป่วยเบาหวานที่แพ้ยารักษาเบาหวานชนิดรับประทาน และหญิงตั้งครรภ์ที่มีระดับน้ำตาลในเลือดสูง ส่วนประเภทของอินซูลินนั้นสามารถแบ่งตามระยะเวลาการออกฤทธิ์ออกได้เป็น 5 กลุ่ม ดังนี้
- อินซูลินชนิดออกฤทธิ์เร็ว (Rapid acting insulin) ได้แก่ อินซูลินแอสพาร์ท (Insulin aspart) ที่มีชื่อทางการค้า เช่น โนโลราพิดเฟล็กซ์เพน (NovoRapid FlexPen), อินซูลินลิสโปร (Insulin lispro) ที่มีชื่อทางการค้า เช่น ฮิวมาล็อก (Humalog), อินซูลินกลูลิซีน (Insulin glulisine) โดยยาจะเริ่มออกฤทธิ์ภายใน 10-15 นาทีหลังฉีดเข้าใต้ผิวหนัง และคงฤทธิ์อยู่ได้นาน 3-5 ชั่วโมง จึงเหมาะสำหรับการควบระดับน้ำตาลที่สูงหลังรับประทานอาหาร (ควรฉีดทันทีก่อนหรือหลังรับประทาน)
- อินซูลินชนิดออกฤทธิ์ในช่วงปกติ (Regular insulin) จัดเป็นกลุ่มอินซูลินออกฤทธิ์สั้น มีชื่อทางการค้า เช่น ฮิวมูลินอาร์ (Humulin R) แอคทราพิดเฮชเอ็ม (Actrapid HM) โดยยาจะเริ่มออกฤทธิ์ภายใน 30 นาทีหลังฉีดเข้าใต้ผิวหนัง และคงฤทธิ์อยู่ได้นาน 5-8 ชั่วโมง (ควรฉีดก่อนอาหารประมาณ 30 นาที)
- อินซูลินชนิดออกฤทธิ์ปานกลาง (Intermediate-acting insulin) ได้แก่ เอ็นพีเอช (NPH) ที่มีชื่อทางการค้า เช่น ฮิวมูลินเอ็น (Humulin N) อินซูลาทาร์ดเอชเอ็ม (Insulatard HM), เลนเต้ (Lente) ที่มีชื่อทางการค้า เช่น โมโนทาร์ดเอชเอ็ม (Monotard HM) โดยยาจะเริ่มออกฤทธิ์ภายใน 1-2½ ชั่วโมงหลังฉีดเข้าใต้ผิวหนัง และคงฤทธิ์อยู่ได้นาน 18-24 ชั่วโมง (อาจฉีดก่อนอาหารพร้อมอินซูลินชนิดปกติ หรือฉีดในช่วงเวลาอื่นก็ได้ แต่มีข้อควรระวังคือ ระยะเวลาที่ออกฤทธิ์สูงสุดคือประมาณ 6-12 ชั่วโมงหลังฉีดยา ซึ่งเป็นช่วงเวลาที่อาจทำให้เกิดภาวะน้ำตาลในเลือดต่ำได้)
- อินซูลินชนิดออกฤทธิ์ยาว (Long-acting insulin) ได้แก่ อินซูลินกลาร์จีน (Insulin glargine) ที่มีชื่อทางการค้า เช่น แลนตัส (Lantus), อินซูลินดีทีเมียร์ (Insulin detemir) ที่มีชื่อทางการค้า เช่น เลวีเมียร์ (LEVEMIR) โดยยาจะเริ่มออกฤทธิ์ภายใน 2-5 ชั่วโมงหลังฉีดเข้าใต้ผิวหนัง และคงฤทธิ์อยู่ได้นาน 20-24 ชั่วโมง จึงใช้ฉีดเพียงวันละ 1 ครั้ง (ควรฉีดให้ตรงเวลาเดียวกันทุกวัน) และมีข้อดี คือ โอกาสเกิดภาวะน้ำตาลในเลือดต่ำมีค่อนข้างน้อย
-
อินซูลินชนิดผสม เป็นการนำอินซูลินที่มีระยะเวลาการออกฤทธิ์ที่แตกต่างกันมาผสมในขวดเดียวกัน ทำให้ยาเริ่มออกฤทธิ์ได้เร็วภายใน 10-30 นาที และคงฤทธิ์อยู่ได้นาน 24 ชั่วโมง จึงช่วยลดจำนวนครั้งของการฉีดลง แต่มีข้อเสีย คือ ไม่สามารถปรับขนาดของอินซูลินชนิดใดชนิดหนึ่ง (ที่ผสมรวมกัน) เพียงอย่างเดียวตามที่ต้องการโดยไม่กระทบต่อขนาดของอินซูลินอีกชนิดหนึ่งได้ โดยตัวอย่างของยากลุ่มนี้ มีชื่อทางการค้า เช่น ฮิวมูลิน 70/30 (Humulin 70/30) มิกซ์ทาร์ดเอชเอ็ม (Mixtard HM) ซึ่งประกอบไปด้วย เอ็นพีเอช (NPH) 70% กับอินซูลินชนิดปกติอีก 30% (การฉีดยากลุ่มนี้ผู้ป่วยจะต้องระวังการเกิดภาวะน้ำตาลในเลือดต่ำช่วง 6-8 ชั่วโมงหลังฉีดยา)
IMAGE SOURCE : www.healthline.com
- สมุนไพรรักษาเบาหวาน เช่น มะแว้งต้น (ใช้ได้หลายรูปแบบทั้งแบบแปลรูปเป็นแคปซูลหรือผงแห้งที่ใช้ชงเป็นชาดื่มหรือคั้นเป็นน้ำ แต่ไม่ควรรับประทานผลสด เพราะอาจก่อให้เกิดอาการคลื่นไส้อาเจียน), มะระขี้นก (ต้องระมัดระวังการใช้ติดต่อกันเป็นเวลานานมากกว่า 1 เดือน เพราะอาจส่งผลเสียต่อระบบประสาท), ฟ้าทะลายโจร (ใบ), ตำลึง (ใช้ส่วนของใบ ซึ่งใบแก่จะออกฤทธิ์ได้ดีกว่าใบอ่อน) ฯลฯ และยังมีสมุนไพรอีกมากมายหลายชนิดที่ถูกนำมาใช้เพื่อรักษาเบาหวาน (ซึ่งจะขอกล่าวถึงในบทความหน้าว่ามีชนิดอะไรบ้าง มีวิธีใช้และข้อควรระวังอย่างไร) อย่างไรก็ตาม การใช้สมุนไพรยังเป็นทางเลือกเสริมในการช่วยบำบัดโรคเบาหวานให้ดีขึ้นในระยะแรกเท่านั้น ยังไม่มีข้อสรุปที่แน่ชัดถึงประสิทธิภาพ ความปลอดภัยในการใช้ และผลข้างเคียงของการใช้ติดต่อกันเป็นเวลานาน ดังนั้นจึงควรปรึกษาแพทย์ทุกครั้งก่อนการใช้สมุนไพรทุกชนิดด้วยตนเองเพื่อความปลอดภัย
-
ยารักษาเบาหวานชนิดรับประทาน เป็นยาที่ใช้รักษาเบาหวานชนิดที่ 2 โดยแบ่งออกเป็น 5 กลุ่ม ได้แก่
-
เป้าหมายของการควบคุมโรคเบาหวาน (ในผู้ป่วยที่ไม่ได้ตั้งครรภ์) การรักษาเบาหวานนั้นมีเป้าหมายดังนี้
- ระดับน้ำตาลในเลือด โดยมีระดับน้ำตาลในเลือดแบบตรวจปลายนิ้ว (Capillary blood glucose) ก่อนอาหารอยู่ที่ 70-130 มก./ดล. (ถ้าน้อยกว่า 70 หรือมากกว่า 150 ต้องปรับเปลี่ยนการดูแลรักษาเพิ่มเติม), หลังอาหารน้อยกว่า 180 มก./ดล. (ถ้าน้อยกว่า 100 หรือมากกว่า 200 ต้องปรับเปลี่ยนการดูแลรักษาเพิ่มเติม) และก่อนนอนอยู่ที่ 110-150 มก./ดล. ส่วนระดับน้ำตาลในเลือดเฉลี่ยสะสม (HbA1C) มีค่าน้อยกว่า 7.0% (ถ้ามากกว่า 8.0% จำเป็นต้องปรับเปลี่ยนการดูแลรักษาเพิ่มเติม)
- ความดันโลหิตต้องน้อยกว่า 130/80 มม.ปรอท
- ระดับไขมันในเลือด โดยมีระดับไตรกลีเซอไรด์ต้องน้อยกว่า 150 มก./ดล., แอลดีแอล (LDL) น้อยกว่า 100 มก./ดล. และเอชดีแอล (HDL) ในผู้ชายมากกว่า 40 มก./ดล. ส่วนผู้หญิงมากกว่า 50 มก./ดล.
- สารไข่ขาว (Albumin) ในปัสสาวะ มีค่าน้อยกว่า 30 มก./ลิตร
- ดัชนีมวลกายอยู่ที่ 18.5-22.9 กก./ม.2
-
แนวทางการใช้ยารักษาเบาหวานของผู้ป่วยเบาหวาน (การใช้ยาทุกชนิดต้องอยู่ในดุลยพินิจของแพทย์เท่านั้น เพราะยารักษาเบาหวานแต่ละชนิดจะมีวิธีใช้และขนาดที่เหมาะสมแตกต่างกันไปในผู้ป่วยแต่ละราย)
- ผู้ป่วยเบาหวานชนิดที่ 1 แพทย์จะให้ยาฉีดอินซูลินโดยเลือกชนิดและขนาดของยาให้ตามความเหมาะสมกับผู้ป่วยแต่ละคน (เพราะผู้ป่วยกลุ่มนี้ตับอ่อนจะไม่สามารถสร้างฮอร์โมนอินซูลินได้อย่างเพียงพอ) โดยอาจฉีดให้วันละ 1-4 ครั้ง ตามสภาพของผู้ป่วย ในขณะเดียวกันก็เน้นให้ผู้ป่วยควบคุมอาหาร ออกกำลังกาย และปฏิบัติตัวอื่น ๆ อย่างเหมาะสมร่วมกันไปด้วย เมื่อปรับยาฉีดจนสามารถควบคุมระดับน้ำตาลได้ตามเป้าหมายแล้ว แพทย์ก็จะให้ผู้ป่วยฉีดยาขนาดนั้นทุกวันไปเรื่อย ๆ (แพทย์จะสอนให้ผู้ป่วยหรือญาติฉีดได้เองที่บ้าน)
-
ผู้ป่วยเบาหวานชนิดที่ 2 แพทย์จะพิจารณาตามความรุนแรงของระดับน้ำตาลในเลือด ดังนี้
- ระดับน้ำตาลในเลือดหลังอดอาหาร (FPG) น้อยกว่า 200 มก./ดล. หรือระดับน้ำตาลในเลือดแบบสุ่มตรวจเวลาใดก็ได้ (Random plasma glucose test) น้อยกว่า 250 มก./ดล. ให้เริ่มต้นด้วยการควบคุมอาหาร ออกกำลังกาย และควบคุมน้ำหนัก ถ้าภายใน 3 เดือน ยังควบคุมระดับน้ำตาลได้ไม่ดี แพทย์ก็จะเริ่มให้การรักษาด้วยยารักษาเบาหวานชนิดรับประทาน
- ระดับน้ำตาลในเลือดหลังอดมีค่า 200-300 มก./ดล. หรือระดับน้ำตาลในเลือดแบบสุ่มตรวจเวลาใดก็ได้มีค่า 250-300 มก./ดล. แพทย์จะเริ่มให้ยารักษาเบาหวานชนิดรับประทาน
- ระดับน้ำตาลในเลือดหลังอดอาหารมากกว่า 300 มก./ดล. หรือระดับน้ำตาลในเลือดแบบสุ่มตรวจเวลาใดก็ได้มากกว่า 350 มก./ดล. แพทย์จะเริ่มให้ยาฉีดอินซูลินทันที (จะให้เดี่ยวหรือควบไปกับยาชนิดรับประทานก็ได้) ในบางรายเมื่อควบคุมระดับน้ำตาลได้ดีระยะหนึ่งแล้วก็สามารถหยุดใช้ยาฉีดอินซูลิน และใช้ยารักษาเบาหวานชนิดรับประทานแทนได้
- ผู้ป่วยเบาหวานชนิดที่ 2 ที่เคยใช้ยารักษาเบาหวานชนิดรับประทานแล้วได้ผลดี ในขณะตั้งครรภ์ หรือบาดเจ็บรุนแรง หรืออยู่ในระหว่างการผ่าตัด หรือเป็นโรคติดเชื้อรุนแรง มักมีภาวะน้ำตาลในเลือดสูง แพทย์จะเปลี่ยนมาใช้ยาฉีดอินซูลินแทนชั่วคราวจนกว่าผู้ป่วยจะพ้นช่วงนั้นไปแล้ว จึงค่อยกลับมาให้ใช้ยารักษาเบาหวานชนิดรับประทานตามเดิม
- ผลข้างเคียงของยารักษาเบาหวาน ผู้ป่วยที่รับประทานยาหรือฉีดยารักษาเบาหวานอยู่ บางครั้งอาจเกิดภาวะน้ำตาลในเลือดต่ำได้ คือทำให้มีอาการใจหวิว ใจสั่น หน้ามืด ตาลาย เหงื่อออก ตัวเย็นเหมือนเวลาหิวข้าวมาก ๆ ถ้าเป็นมาก ๆ อาจทำให้เป็นลม หมดสติ หรือชักได้ เมื่อเริ่มใช้ยาผู้ป่วยจึงควรระวังอาการในลักษณะดังกล่าว ถ้าเริ่มรู้สึกว่ามีอาการก็ให้ผู้ป่วยรีบกินน้ำตาล ของหวาน หรือลูกอมทันที ก็จะช่วยให้อาการหายเป็นปลิดทิ้งได้ อย่างไรก็ตาม ผู้ป่วยก็ควรทบทวนดูด้วยว่า ตนเองรับประทานอาหารน้อยไป รับประทานยาหรือฉีดยาเบาหวานมากเกินไป หรือออกแรงกายมากไปกว่าที่เคยทำอยู่ หรือมีการใช้ยาอื่นที่อาจเสริมฤทธิ์ยาเบาหวานหรือไม่ร่วมด้วย เพราะถ้าปรับปัจจัยเหล่านี้ให้ดีก็จะช่วยป้องกันมิให้เกิดภาวะน้ำตาลในเลือดต่ำได้ แต่ถ้ายังเป็นอยู่บ่อย ๆ ก็ควรปรึกษาแพทย์ที่รักษาเพื่อค้นหาสาเหตุและแก้ไขตามสาเหตุที่ตรวจพบต่อไป นอกจากนี้ ผู้ป่วยที่รับประทานอาหารผิดเวลาก็อาจเกิดภาวะนี้ได้เช่นกัน ผู้ป่วยจึงต้องหมั่นรับประทานอาหารให้ตรงเวลาด้วยทุกมื้อ
-
การใช้ยารักษาเบาหวานชนิดรับประทาน
- เริ่มแรกแพทย์จะให้ยารักษาเพียง 1 ชนิดก่อน โดยมีหลักการว่า ถ้าผู้ป่วยไม่มีภาวะน้ำหนักตัวเกิน แพทย์จะให้ยากลุ่มซัลโฟนิลยูเรีย ซึ่งยาพื้นฐานที่ใช้กันบ่อย ๆ ก็คือ ไกลเบนคลาไมด์ (Glibenclamide) แต่ถ้าผู้ป่วยมีภาวะน้ำหนักตัวเกิน แพทย์จะให้ยากลุ่มไบกัวไนด์ ซึ่งยาพื้นฐานที่ใช้กันบ่อย ๆ ก็คือ เมทฟอร์มิน (Metformin)
- เริ่มใช้ยาจากขนาดที่ต่ำก่อน (ถ้าเป็นไกลเบนคลาไมด์ขนาด 5 มิลลิกรัม ก็ให้รับประทานเพียงครั้งละ ½ เม็ด วันละ 1 ครั้ง หรือเมทฟอร์มินขนาด 500 มิลลิกรัม ครั้งละ 1 เม็ด วันละ 1 ครั้ง) ถ้าไม่ได้ผล แพทย์จะค่อย ๆ ปรับขนาดยาเพิ่มขึ้นทีละน้อยทุก 4-8 สัปดาห์ ถ้าปรับเพิ่มขนถึงขนาดสูงสุด (ไกลเบนคลาไมด์ครั้งละ 2 เม็ด วันละ 2 ครั้ง หรือเมทฟอร์มินครั้งละ 2 เม็ด วันละ 3 ครั้ง) เป็นเวลา 4-8 สัปดาห์แล้วยังไม่สามารถควบคุมระดับน้ำตาลได้ดี แพทย์จะเพิ่มยาชนิดที่ 2 (ถ้าให้ไกลเบนคลาไมด์เป็นตัวแรกก็ให้เมทฟอร์มินเป็นตัวที่ 2 หรือเป็นไปในทางกลับกัน) หรืออาจใช้วิธีลองให้ยาตัวแรกในขนาดหนึ่ง (แต่ไม่ถึงขนาดสูงสุด) ถ้ายังไม่ได้ผลดี ก็อาจให้ยาตัวที่ 2 เพิ่มไปเลยก็ได้
- ถ้าใช้ยาร่วมกันหลายขนาดจนถึงขนาดสูงสุดเป็นระยะเวลา 4-8 สัปดาห์แล้วยังไม่สามารถควบคุมระดับน้ำตาลได้ แพทย์จะให้การรักษาด้วยการฉีดยาอินซูลิน
- การให้ยาพื้นฐาน 2 กลุ่ม (กลุ่มซัลโฟนิลยูเรียและกลุ่มไบกัวไนด์) ควบคู่ไปกับการควบคุมอาหาร ออกกำลังกาย และควบคุมน้ำหนักตัว ส่วนใหญ่ก็มักจะควบคุมเบาหวานได้ มีเพียงส่วนน้อยที่ต้องใช้ยารักษาเบาหวานกลุ่มอื่น ๆ ซึ่งเป็นกลุ่มใหม่และมีราคาแพง ซึ่งควรให้แพทย์ผู้เชี่ยวชาญเป็นผู้พิจารณาในการสั่งใช้
- แพทย์จะทำการประเมินผลการรักษาด้วยการตรวจวัดระดับน้ำตาลในเลือดบ่อย ๆ และก่อนจะพิจารณาปรับเปลี่ยนยาทุกครั้ง แพทย์จะตรวจสอบก่อนว่าผู้ป่วยมีปัจจัยอะไรที่ทำให้น้ำตาลสูงหรือไม่ เช่น อาหาร ความเครียด การใช้ยาชนิดอื่น ๆ การปรับลดยารักษาเบาหวาน ฯลฯ ถ้าพบว่ามีปัจจัยดังกล่าวก็ต้องแก้ไขก่อนที่จะทำการปรับเปลี่ยนยา เพราะถ้ารีบร้อนเพิ่มขนาดยามากเกินไปก็อาจทำให้เกิดภาวะน้ำตาลในเลือดต่ำได้
- ผู้ป่วยเบาหวานที่มีภาวะการตั้งครรภ์ หรือบาดเจ็บรุนแรง หรือติดเชื้อรุนแรง อาจมีระดับน้ำตาลสูง ควรตรวจวัดระดับน้ำตาลในเลือดและไปโรงพยาบาล ซึ่งแพทย์มักจะให้การรักษาด้วยการฉีดอินซูลินแทนยารับประทาน ส่วนในรายที่เป็นมากแพทย์จะรับตัวผู้ป่วยไว้รักษาในโรงพยาบาล
- ผู้หญิงที่เป็นเบาหวานก่อนตั้งครรภ์ ซึ่งในระหว่างการตั้งครรภ์โรคจะกำเริบมากขึ้นจนอาจทำให้มารดาและทารกเสี่ยงต่อการเกิดภาวะแทรกซ้อน ทารกพิการหรือเสียชีวิตได้มากขึ้น ผู้ป่วยกลุ่มนี้จึงควรได้รับการรักษาจากสูติแพทย์ร่วมกับอายุรแพทย์อย่างใกล้ชิด และต้องควบคุมระดับน้ำตาลให้ได้ตามเป้าหมาย โดยให้ระดับน้ำตาลในเลือดหลังอาหาร (FPG) น้อยกว่า 95 มก./ดล. หรือระดับน้ำตาลในเลือดหลังอดอาหาร 1 ชั่วโมงน้อยกว่า 140 มก./ดล. หรือระดับน้ำตาลในเลือดหลังอาหาร 2 ชั่วโมงน้อยกว่า 120 มก./ดล.
- ผู้ป่วยเบาหวานที่มีแผลอักเสบ เป็นฝีหรือพุพอง ต้องรับประทานยาปฏิชีวนะ เช่น ไดคลอกซาซิลลิน (Dicloxacillin), โคอะม็อกซิคลาฟ (Co-amoxiclav) หรือไซโพรฟล็อกซาซิน (Cyprofloxacin) และหากมีอาการรุนแรงต้องรีบไปพบแพทย์ที่โรงพยาบาล
- ผู้ป่วยเบาหวานที่มีอาการเจ็บป่วยอื่น ๆ ร่วมด้วย เช่น ไข้หวัด ท้องเสีย และมีอาการอาเจียน หรือเบื่ออาหาร ผู้ป่วยกลุ่มนี้อาจเกิดภาวะน้ำตาลในเลือดต่ำได้ จึงควรตรวจน้ำตาลในเลือดวันละ 4 ครั้ง และให้รับประทานข้าวต้ม น้ำซุป โจ๊ก น้ำผลไม้ นมพร่องมันเนย นมถั่วเหลือง แต่ถ้ารับประทานไม่ด้เลย แนะนำให้ดื่มน้ำหวานหรือน้ำอัดลม เพื่อป้องกันภาวพน้ำตาลในเลือดต่ำ ถ้าพบว่ามีระดับน้ำตาลในเลือดต่ำหรือสูงเกินไป ควรรีบไปพบแพทย์ที่โรงพยาบาล
- การรักษาเบาหวานที่เกิดจากสาเหตุจำเพาะอื่น ๆ ถ้าเกิดจากสาเหตุที่แก้ไขหรือรักษาได้ เช่น การหยุดยาที่เป็นต้นเหตุ ผ่าตัดเนื้องอกออกไป โรคเบาหวานก็สามารถหายได้
-
การติดตามผลการรักษา ในการติดตามผลการรักษาผู้ป่วยจะต้องตรวจระดับน้ำตาลในเลือดเป็นประจำเพื่อดูว่ามีค่าสูงหรือต่ำเกินไปหรือไม่ (ผู้ป่วยควรฝึกตรวจเองที่บ้านให้ได้ หรือไปตรวจที่สถานพยาบาลใกล้บ้านโดยใช้เครื่องตรวจแบบพกพาที่เจาะปลายนิ้ว) เพราะจะมีประโยชน์ในการนำไปใช้เป็นแนวทางในปรับเปลี่ยนการใช้ยาและพฤติกรรมของผู้ป่วย
- สำหรับผู้ป่วยเบาหวานชนิดที่ 1 ซึ่งต้องใช้ยาฉีดอินซูลิน ต้องตรวจระดับระดับน้ำตาลในเลือดวันละ 2-4 ครั้ง ก่อนอาหารและก่อนนอน (อาจต้องตรวจบ่อยขึ้นในกรณีที่มีการปรับเปลี่ยนเปลี่ยนอาหาร ออกแรงกาย หรือเจ็บป่วยร่วมด้วย) ถ้าสามารถควบคุมน้ำตาลได้ดีอย่างสม่ำเสมอแล้ว อาจตรวจน้ำตาลในเลือดเพียงสัปดาห์ละ 1 วัน (4-5 ครั้งในวันนั้น) หรือตรวจวันละครั้งก่อนอาหารหรือก่อนนอน (แต่ละวันต้องเปลี่ยนเวลาตรวจให้แตกต่างกันไป)
- สำหรับผู้ป่วยเบาหวานชนิดที่ 2 ถ้ารักษาโดยการควบคุมอาหารอย่างเดียวหรือร่วมกับยารักษาเบาหวานชนิดรับประทาน ให้ตรวจระดับน้ำตาลในเลือดสัปดาห์ละ 1-2 วัน วันละ 2 ครั้ง (ก่อนอาหารเช้า 1 ครั้ง และหลังอาหาร 2 ชั่วโมงหรือก่อนนอน) แต่ถ้าใช้ยาฉีดอินซูลินให้ตรวจสัปดาห์ละ 2 วัน วันละ 4 ครั้ง หรือตรวจวันละ 1 ครั้ง ก่อนอาหารหรือก่อนนอน (แต่ละวันให้เปลี่ยนเวลาตรวจให้แตกต่างกันไป)
- สำหรับผู้ป่วยเบาหวานขณะตั้งครรภ์ ควรตรวจระดับน้ำตาลในเลือดวันละ 5 ครั้ง คือ ก่อนอาหารเช้า หลังอาหาร 2 ชั่วโมง (ทั้ง 3 มื้อ) และก่อนนอน
- สำหรับผู้ป่วยเบาหวานทุกชนิด ผู้ป่วยควรตรวจระดับน้ำตาลเฉลี่ยสะสม (HbA1C) ซึ่งเป็นวิธีการตรวจหาระดับน้ำตาลที่เกาะกับเม็ดเลือดแดง สามารถบอกค่าน้ำตาลเฉลี่ยสะสมในช่วง 2-3 เดือนที่ผ่านมาได้ โดยในรายที่ยังควบคุมน้ำตาลได้ไม่ดีให้ตรวจทุก 3 เดือน ส่วนในรายที่ควบคุมน้ำตาลได้ดีแล้วให้ตรวจทุก 6 เดือน
-
ผู้ป่วยเบาหวานควรเข้ารับการตรวจคัดกรองภาวะแทรกซ้อนและปัจจัยเสี่ยงต่าง ๆ เพราะถ้าพบความผิดปกติจะได้หาทางป้องกันไม่ให้เกิดภาวะแทรกซ้อนหรือชะลอความรุนแรงลงได้ (เช่น การให้รับประทานยาแอสไพรินวันละ 75-162 มิลลิกรัม เพื่อป้องกันโรคหัวใจและหลอดเลือดในกลุ่มเสี่ยง หรือให้ยาควบคุมความดันถ้าผู้ป่วยมีความดันสูง เพื่อป้องกันมิให้มีเลือดออกในสมอง, การให้ยากลุ่มต้านเอซ (ACE inhibitors) หรือกลุ่ม Angiotensin receptor blockers (ARBs) เพื่อป้องกันภาวะไตวายเรื้อรังในผู้ป่วยที่ตรวจพบสารไข่ขาวในปัสสาวะ เป็นต้น ส่วนในรายที่เคยมีโรคหัวใจและหลอดเลือดแทรกซ้อนมาก่อน แพทย์จะให้ยากลุ่มต้านเอซ แอสไพริน และสแตติน รับประทานป้องกันไม่ให้กำเริบซ้ำ) ซึ่งการตรวจที่แนะนำนั้นมีดังนี้
- ประเมินปัจจัยเสี่ยงต่อการเกิดโรคหัวใจและหลอดเลือดอย่างน้อยปีละ 1 ครั้ง ได้แก่ ความดันโลหิตสูง ไขมันในเลือดสูงหรือผิดปกติ ภาวะมีสารไข่ขาวในปัสสาวะ (Albuminuria) มีประวัติโรคหัวใจและหลอดเลือดในครอบครัว มีประวัติการสูบบุหรี่
- ตรวจตาโดยจักษุแพทย์ปีละ 1 ครั้ง เพื่อการวินิจฉัยและการรักษาภาวะเบาหวานขึ้นตาแต่เนิ่น ๆ ป้องกันตาบอดจากเบาหวาน (ควรตรวจให้ถี่ขึ้นสำหรับผู้ป่วยเบาหวานที่ตั้งครรภ์ตามที่แพทย์แนะนำ)
- ตรวจคลื่นหัวใจ หรือตรวจสมรรถภาพหัวใจด้วยการออกกำลังกาย (Exercise stress test) ปีละ 1 ครั้ง
- ตรวจความผิดปกติของเท้า เช่น อาการชา ลักษณะการเต้นของชีพจรที่เท้า ปีละ 1 ครั้ง ซึ่งในปัจจุบันมีการใช้อุปกรณ์ที่เรียกว่าเส้นใยเดี่ยว (Monofilament) เพื่อตรวจหาความเสื่อมของประสาทส่วนปลายก่อนที่ผู้ป่วยจะมีความรู้สึกชาปลายมือปลายเท้าได้
- ถ้าผู้ป่วยมีอาการต่าง ๆ ผิดปกติไปจากเดิม หรืออาการต่าง ๆ เลวลงกว่าเดิม กินอาหารได้น้อยกว่าปกติ หรือเมื่อกังวลในอาการต่าง ๆ ควรรีบไปพบแพทย์ก่อนนัด หรือถ้าสงสัยว่าเกิดจากภาวะแทรกซ้อน เช่น เป็นลม หมดสติ (ภาวะหมดสติจากเบาหวาน), สายตามืดมัว (ภาวะแทรกซ้อนทางตา), แขนขาชาหรืออ่อนแรง (หลอดเลือดสมองตีบตัน), เจ็บแน่นหน้าอก (โรคหัวใจขาดเลือด), เท้าบวม (ไตวาย), มีไข้สูง หนาวสั่น (โลหิตเป็นพิษ กรวยไตอักเสบเฉียบพลัน), ปลายนิ้วเท้ามีสีดำคล้ำและเย็นลงอย่างรวดเร็ว (ภาวะอุดตันของหลอดเลือดที่ขา), มีแผลที่เท้าและผิวหนังบริเวณนั้นเปลี่ยนเป็นสีดำคล้ำลุกลามเร็ว (แผลติดเชื้อรุนแรง) ฯลฯ ควรรีบนำผู้ป่วยส่งโรงพยาบาล โดยเฉพาะอย่างยิ่งในผู้ป่วยที่มีอาการรุนแรง เช่น อัมพาตเฉียบพลัน กล้ามเนื้อหัวใจตายเฉียบพลัน จะต้องนำผู้ป่วยส่งโรงพยาบาลโดยด่วน
-
ข้อควรปฏิบัติสำหรับผู้ป่วยเบาหวาน ซึ่งถือเป็นหัวใจสำคัญของการรักษาโรคเบาหวาน มีดังนี้
- ไปพบแพทย์และตรวจเลือดตามนัดอย่างสม่ำเสมอ และขอย้ำว่าถ้ามีระดับน้ำตาลในเลือดสูงเพียงเล็กน้อย (140-200 มก./ดล.) ก็อาจไม่มีอาการผิดปกติให้รู้สึกได้ ทำให้ผู้ป่วยชะล่าใจและปล่อยตัวจนอาจเกิดภาวะแทรกซ้อนในระยะยาวได้ เพราะโรคนี้ถือเป็นภัยเงียบ (Silent Killer) ชนิดหนึ่ง หากเป็นไปได้ผู้ป่วยจึงควรตรวจดูระดับน้ำตาลในเลือดทุกวันหรือทุปสัปดาห์
- ปฏิบัติตามแพทย์/พยาบาลแนะนำอย่างเคร่งครัด รับประทานยารักษาเบาหวานหรือฉีดอินซูลินตามขนาดที่แพทย์สั่งให้ถูกต้องครบถ้วนและไม่ขาดยา โดยห้ามลดขนาดยาหรือปรับเพิ่มขนาดยาเองตามความรู้สึกหรือการคาดเดาของตัวเองเป็นอันขาด เพราะการใช้ยาต่ำกว่าขนาดอาจทำให้ระดับน้ำตาลในเลือดสูงจนควบคุมโรคไม่ได้ ส่วนการใช้ยาเกินขนาดก็อาจทำให้เกิดภาวะน้ำตาลในเลือดต่ำจนเป็นอันตรายได้เช่นกัน
- ผู้ป่วยไม่ควรหาซื้อยาชุดมารับประทานเอง เพราะยาบางชนิดอาจเพิ่มน้ำตาลในเลือดได้ เช่น ยาสเตียรอยด์ ยาขับปัสสาวะ หรือยาบางอย่างอาจเสริมฤทธิ์ของยารักษาเบาหวานจนทำให้ระดับน้ำตาลในเลือดต่ำได้ เช่น ยาแอสไพริน ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ ยากลุ่มซัลฟาอย่างโคไตรม็อกซาโซล สมุนไพรรักษาเบาหวาน ฯลฯ แต่ถ้าจำเป็นต้องใช้ยาเองก็ต้องดูแน่ใจก่อนว่ายาชนิดนั้นไม่มีผลต่อระดับน้ำตาลในเลือด หรือควรปรึกษาแพทย์ก่อนการใช้ยาและสมุนไพรทุกชนิด
- ควบคุมอาหารการกินอย่างเคร่งครัด โดยมีหลักง่าย ๆ ว่า

IMAGE SOURCE : A.D.A.M. - ต้องรับประทานอาหารที่มีประโยชน์ให้ครบ 5 หมู่ และรับประทานให้ได้วันละ 3 มื้อ รับประทานตรงเวลา ไม่งดมื้อใดมื้อหนึ่ง รับประทานในปริมาณที่ใกล้เคียงกันทุกมื้อทุกวัน และรู้จักใช้หลักการแลกเปลี่ยนอาหาร (Food exchange) ของอาหารแต่ละหมู่ เพื่อให้ได้ปริมาณแคลอรีที่ใกล้เคียงกัน
- ไม่กินจุบจิบ ไม่เป็นเวลา
- ในแต่ละมื้อควรรับประทานอาหารที่มีทั้งแป้ง เนื้อสัตว์ ไขมัน และผักผลไม้ (อาหารประเภทแป้ง เช่น ข้าว ก๋วยเตี๋ยว บะหมี่ ขนมจีน ขนมปัง ข้าวโพด ถั่ว มัน เผือก ให้รับประทานในปริมาณพอเหมาะไม่มากหรือน้อยจนเกินไป ส่วนผักควรรับประทานให้มาก ๆ โดยไม่จำกัดปริมาณ โดยเฉพาะผักประเภทใบและถั่วสด เช่น ผักกวางตุ้ง ผักบุ้ง ผักกระเฉด ผักกาดขาว ผักคะน้า มะเขือยาว มะระ ถั่วฝักยาว ถั่วงอก ถั่วแขก ฯลฯ ส่วนผลไม้ควรเป็นผลที่มีรสหวานไม่มาก ประมาณมื้อละ 6-8 คำ เช่น ส้ม แอปเปิ้ล มะม่วง มังคุด มะละกอ พุทรา ฝรั่ง ชมพู่ กล้วย สับปะรด)
- หลีกเลี่ยงการกินน้ำตาล น้ำผึ้ง น้ำหวาน น้ำอัดลม เครื่องดื่มชูกำลัง ขนมเชื่อม ขนมหาน นมหวาน ผลไม้กระป๋อง ผลไม้แช่อิ่มหรือเชื่อมน้ำตาล ผลไม้ที่มีรสหวานจัด (เช่น ทุเรียน ลำไย ขนุน ลิ้นจี่ อ้อย ละมุด องุ่น)
- ถ้าชอบของหวานให้ใช้น้ำตาลเทียมแทน ส่วนนมให้ดื่มนมจืดแทน
- ส่วนอาหารอื่น ๆ ที่ควรหลีกเลี่ยง ได้แก่ ไขมันสัตว์ น้ำมันหมู เนย มันหมู มันไก่ เนื้อติดมัน หมูสามชั้น เครื่องในสัตว์ หอยนางรม ไข่แดง ครีม กะทิ น้ำมันปาล์ม น้ำมันมะพร้าว อาหารทอด (เช่น ไก่ทอด ปาท่องโก๋ กล้วยแขก ข้าวเกรียบทอด) อาหารรสเค็มจัด และอาหารสำเร็จรูป (เช่น ไส้กรอก กุนเชียง)
- ไม่ดื่มเครื่องดื่มที่ผสมแอลกอฮอล์ รวมทั้งยาดองเหล้า หรือจำกัดการดื่มแอลกอฮอล์ให้เหลือน้อยที่สุด เพราะแอลกอฮอล์อาจมีผลต่อยาที่ใช้ควบคุมเบาหวานและโรคต่าง ๆ ทำให้ควบคุมโรคต่าง ๆ ได้ยาก
- ออกกำลังอย่างสม่ำเสมอ เช่น เดินเร็ว วิ่งหยาะ ปั่นจักรยาน ว่ายน้ำ หรือทำงานออกแรงกายให้มาก (เช่น การทำสวน ขุดดิน กวาดบ้าน ถูบ้าน ล้างรถ ยกของ) ซึ่งควรทำในปริมาณพอ ๆ กันทุกวันและไม่หักโหม (เพราะถ้าออกกำลังกายหักโหมมากเกินไปอาจทำให้เกิดภาวะน้ำตาลในเลือดต่ำได้) โดยทั้งการออกกำลังกายและการควบคุมอาหารตามแนวทางที่กล่าวไปควรทำให้เกิดความพอเหมาะที่จะช่วยควบคุมน้ำหนักตัวให้อยู่ในเกณฑ์ปกติได้ (ถ้าอ้วนเกินก็แสดงว่ายังปฏิบัติ 2 เรื่องนี้ได้ไม่เต็มที่) ทั้งนี้ก็เพื่อป้องกันไม่ให้เกิดภาวะน้ำหนักตัวเกินหรือโรคอ้วน
- พักผ่อนให้เพียงพอ ทำจิตใจให้ร่าเริงแจ่มใส ไม่เครียดหรือวิตกกังวล เพราะความเครียดอาจทำให้ระดับน้ำตาลในเลือดสูงขึ้นได้ และถ้ามีโอกาสก็ควรทำงานอาสาสมัครหรือสาธารณกุศล หรือเข้าสมาคมหรือกลุ่มกิจกรรมต่าง ๆ เพราะจะช่วยทำให้รู้สึกว่าตัวเองมีคุณค่าและหายเครียดได้
- เลิกสูบบุหรี่โดยเด็ดขาด และถ้ามีความดันโลหิตสูงหรือภาวะไขมันในเลือดสูง ควรดูแลรักษาจนสามารถควบคุมโรคได้ มิเช่นนั้นอาจทำให้หลอดเลือดแดงแข็งและตีบเร็วขึ้นจนเกิดภาวะแทรกซ้อนร้ายแรงต่าง ๆ ตามมาได้
- หมั่นดูแลรักษาเท้าให้ดี ด้วยการปฏิบัติตามคำแนะนำดังต่อไปนี้
- ทำความสะอาดเท้าและดูแลผิวหนังทุกวัน เวลาอาบน้ำควรล้างและฟอกสบู่ตามซอกนิ้วเท้าและตามส่วนต่าง ๆ ของเท้าให้สะอาดอย่างทั่วถึง หลังล้างเท้าเรียบร้อยแล้วก็ควรซับทุกส่วนโดยเฉพาะบริเวณซอกนิ้วเท้าให้แห้งด้วยผ้าขนหนู (ระวังอย่าเช็ดแรงเกินไปเพราะผิวหนังอาจถลอกเป็นแผลได้)
- ใช้ครีมทาผิวทาเท้าบาง ๆ ถ้าผิวหนังที่เท้าแห้งเกินไป (เว้นบริเวณซอกนิ้วและรอบเล็บเท้า)
- ตรวจดูเท้าอย่างละเอียดทุกวัน โดยเฉพาะบริเวณซอกนิ้วเท้า รอบเล็บเท้า ฝ่าเท้า และบริเวณที่เป็นจุดรับน้ำหนัก เพื่อดูว่ามีรอยช้ำ บาดแผล หรือมีการอักเสบหรือไม่ ถ้ามีแผลที่เท้าต้องรีบไปพบแพทย์ทันที
- การตัดเล็บ ควรตัดเล็บด้วยความระมัดระวังเพื่อป้องกันไม่ให้เกิดเล็บขบ (เพราะอาจลุกลามและเป็นสาเหตุของการถูกตัดขาได้) โดยควรตัดเล็บในแนวตรง ๆ และอย่าให้สั้นชิดผิวหนังจนเกินไป ไม่ควรใช้วัตถุแข็งไปแคะตามซอกเล็บ ส่วนเวลาตัดเล็บควรทำหลังล้างเท้าหรืออาบน้ำเสร็จใหม่ ๆ เพราะเล็บจะอ่อนลงและตัดได้ง่าย (ถ้าสายตาไม่ดีก็ควรให้ผู้อื่นที่มีความชำนาญตัดเล็บให้)
- หลีกเลี่ยงการตัด ดึง หรือแกะหนังแข็ง ๆ หรือตาปลาที่ฝ่าเท้า และไม่ควรซื้อยากัดลอกตาปลามาใช้โดยเด็ดขาด
- การป้องกันมิให้เกิดการบาดเจ็บและเกิดแผล สามารถทำได้โดการสวมรองเท้าทุกครั้งที่ออกน้อยบ้าน (ห้ามเดินเท้าเปล่า) เลือกรองเท้าที่สามารถหุ้มรอบเท้าได้ทุกส่วนรวมทั้งข้อเท้า (เช่น รองเท้าผ้าใบ) และสวมใส่ได้พอดี ไม่บีบรัด ไม่บวม พื้นนุ่ม มีการระบายอากาศและความชื้นได้ดี ส่วนถุงเท้าก็ควรสวมด้วยเสมอ แต่ควรเป็นถุงเท้าที่สะอาด ไม่รัดแน่น และเปลี่ยนทุกวัน นอกจากนี้ ก่อนการสวมรองเท้าทุกครั้งจะต้องตรวจดูด้วยว่ามีวัตถุมีคมตกอยู่ในรองเท้าหรือไม่ ส่วนรองเท้าถ้าเป็นคู่ที่เพิ่งซื้อมาใช้ใหม่ ๆ ในระยะแรกก็ควรเริ่มใส่เพียงชั่วเวลาสั้น ๆ ในแต่ละวัน เพื่อให้รองเท้าค่อย ๆ ขยายปรับตัวเข้ากับเท้าได้ดี
- ถ้ารู้สึกว่าเท้าชา ห้ามวางขวดหรือกระเป๋าน้ำร้อน หรือประคบด้วยของร้อนใด ๆ เพราะจะทำให้เกิดแผลไหม้พองขึ้นได้ และอีกอย่างวิธีเหล่านี้ก็ไม่ได้ช่วยให้อาการชาดีขึ้นอย่างใด
- ถ้ามีบาดแผล ตุ่มหนอง หรือการอักเสบเกิดขึ้นที่เท้าควรรีบไปพบแพทย์เพื่อรักษา อย่าใช้เข็มบ่งเองหรือใช้ทิงเจอร์ไอโอดีนหรือไฮโดรเจนเปอร์ออกไซด์ชะแผล แต่ควรล้างแผลด้วยน้ำสะอาดกับสบู่และปิดแผลด้วยผ้าก๊อซที่ปลอดเชื้อ และติดด้วยปลาสเตอร์อย่างนิ่ม เช่น ไมโครพอร์ (อย่าปิดด้วยปลาสเตอร์แบบธรรมดา)
- ฉีดวัคซีนป้องกันโรคต่าง ๆ ตามที่แพทย์แนะนำ เช่น วัคซีนโรคไข้หวัดใหญ่
- ควบคุมโรคต่าง ๆ ให้ได้ รู้จักผลข้างเคียงของยารักษาเบาหวานที่ใช้อยู่และวิธีรับมือ รักษาสุขอนามัยพื้นฐานโดยการปฏิบัติตามหลักสุขบัญญัติแห่งชาติเสมอ เพราะผู้ป่วยเบาหวานจะติดเชื้อต่าง ๆ ได้ง่ายจากที่มีภูมิคุ้มกันต้านทานโรคลดลง
- ถ้ามีอาการของภาวะน้ำตาลในเลือดต่ำ เช่น ใจหวิว ใจสั่น หน้ามืด ตาลาย ตัวเย็น ควรรีบกินน้ำตาลหรือของหวานทันที (ผู้ป่วยควรสังเกตอาการดังกล่าวอยู่เสมอ โดยเฉพาะอย่างยิ่งเวลาที่รับประทานอาหารน้อยหรือผิดเวลา หรือใช้ยาเกินขนาด หรือทำงานหรือออกกำลังกายหักโหมมากกว่าปกติ) ดังนั้น ผู้ป่วยเบาหวานจึงควรพกน้ำตาล ลูกอม หรือของหวานติดตัวเอาไว้เสมอเวลาเดินทางไปไหนมาไหน เพื่อเอาไว้ใช้กินได้ทันทีเวลาที่มีอาการสงสัยว่าเป็นเกิดจากภาวะน้ำตาลในเลือดต่ำ
- หมั่นตรวจน้ำตาลในเลือดเป็นประจำ เพื่อจะได้ทราบว่าเราควบคุมเบาหวานได้ดีเพียงไร (ผู้ป่วยควรปรึกษาแพทย์ถึงเทคนิคการตรวจและความถี่ของการตรวจ) เพราะการสังเกตจากอาการเพียงอย่างเดียวนั้นไม่สามารถบอกได้ว่าเราสามารถควบคุมโรคได้หรือไม่และมากน้อยเพียงใด ถ้าเป็นไปได้ผู้ป่วยก็ควรซื้อเครื่องตรวจน้ำตาลในเลือดไว้ตรวจเองที่บ้าน เพราะจะช่วยให้สามารถประเมินผลการรักษาและปรับอาหารให้สอดคล้องกับระดับน้ำตาลในเลือดได้ดีมากยิ่งขึ้น
- พกบัตรประจำตัวที่ระบุถึงโรคและยาที่ใช้ ผู้ป่วยเบาหวานควรพกบัตรประจำตัวที่ระบุถึงโรคที่เป็นและยาที่ใช้รักษาติดตัวไว้เสมอ หากระหว่างเดินทางไปไหนมาไหนแล้วเกิดประสบอุบัติเหตุหรือเป็นลมหมดสติ แพทย์จะได้ให้การช่วยเหลือได้อย่างถูกต้องและทันการ
โรคเบาหวานเป็นโรคเรื้อรังที่ต้องรักษาติดต่อกันเป็นเวลานานหรือตลอดชีวิต หากผู้ป่วยได้รับการรักษาอย่างจริงจังจนสามารถควบคุมระดับน้ำตาลในเลือดได้ก็จะมีชีวิตได้เหมือนเช่นคนปกติ แต่ถ้าผู้ป่วยรับการรักษาไม่จริงจังหรือปล่อยปละละเลยไม่ปฏิบัติตัวตามคำแนะนำ นอกจากอาจทำให้เกิดภาวะแทรกซ้อนที่เป็นอันตรายแล้ว การปล่อยให้มีระดับเบตาเซลล์ของตับอ่อนถูกทำลายไปอย่างต่อเนื่อง ยังทำให้ตับอ่อนผลิตอินซูลินได้น้อยลงจนส่งผลให้เป็นเบาหวานรุนแรงมากขึ้นและดื้อต่อการรักษามากขึ้นอีกด้วย ซึ่งในท้ายที่สุดผู้ป่วยก็อาจจะต้องพึ่งยาฉีดอินซูลินไปตลอดชีวิต
การป้องกันโรคเบาหวาน
โรคเบาหวานแต่ละชนิดสามารถป้องกันได้แตกต่างกัน ซึ่งโรคเบาหวานประเภทที่ 1 อาจหาทางป้องกันได้ยากหรือแทบไม่สามารถป้องกันมิให้เกิดโรคได้ (เพราะสาเหตุการเกิดมาจากปัจจัยที่ควบคุมไม่ได้) ในขณะที่โรคเบาหวานประเภทที่ 2 สามารถป้องกันได้ด้วยการปรับเปลี่ยนพฤติกรรมการดำเนินชีวิตให้เหมาะสม (หลักสำคัญในการป้องกันเบาหวานทุกชนิด คือ คอยระวังระดับน้ำตาลในเลือดและคอเลสเตอรอลให้อยู่ในระดับปกติ) ซึ่งสามารถทำได้ตามคำแนะนำต่อไปนี้
- รับประทานอาหารที่มีประโยชน์ มีสารอาหารครบถ้วน และมีกากใยสูง เช่น ผัก ผลไม้ ธัญพืช ขนมปังโฮลวีต ข้าวกล้อง (อาจแบ่งมื้ออาหารหลักออกเป็นมื้อย่อย ๆ ในแต่ละวัน เพื่อช่วยรักษาความสมดุลของน้ำตาลและฮอร์โมนอินซูลิน)
- ควบคุมอาหารให้ดี โดยการลดของหวานและไขมัน รับประทานข้าวเป็นอาหารหลักสลับกับอาหารประเภทแป้งเป็นบางมื้อ รับประทานปลา เนื้อสัตว์ไม่ติดมัน เต้าหู้ ถั่วเหลืองเป็นประจำ และรับประทานผักผลไม้และเมล็ดธัญพืชให้มาก ๆ
- ออกกำลังกายอย่างสม่ำเสมอเพื่อช่วยเพิ่มการเผาผลาญพลังงานของร่างกายและลดระดับน้ำตาลในเลือดลง นอกจากนี้ยังช่วยเพิ่มความแข็งแรงให้กับหลอดเลือดและระบบไหลเวียนเลือดให้ดียิ่งขึ้นอีกด้วย
- ควบคุมน้ำหนักตัวให้อยู่เกณฑ์ปกติ โดยที่ดัชนีมวลกายควรอยู่ที่ 18.5-22.9 กก./ม.2 ส่วนเส้นรอบเอวในผู้ชายควรน้อยกว่า 90 เซนติเมตร ส่วนในผู้หญิงควรน้อยกว่า 80 เซนติเมตร
- ไม่ใช้ยาสเตียรอยด์อย่างพร่ำเพรื่อ และปรึกษาแพทย์หรือเภสัชกรก่อนใช้ยาใด ๆ เสมอ
- หลีกเลี่ยงการสูบบุหรี่ ไม่ดื่มแอลกอฮอล์จัด (เพราะอาจทำให้ตับอ่อนอักเสบหรือตับแข็งจนทำให้เป็นโรคเบาหวานตามมาได้)
- ผู้ที่มีความเสี่ยงควรเข้ารับการตรวจคัดกรองโรคเบาหวาน (ดูในหัวข้อ เกณฑ์การตรวจคัดกรองโรคเบาหวานในผู้ที่ไม่มีอาการแสดง)
- หญิงตั้งครรภ์ควรเข้ารับการฝากครรภ์ตั้งแต่ในระยะแรก ๆ พบแพทย์ตามนัดอย่างสม่ำเสมอ และควรได้รับการตรวจคัดกรองเบาหวานเพื่อดูว่าเป็นเบาหวานขณะตั้งครรภ์หรือไม่ โดยเฉพาะอย่างยิ่งในกลุ่มที่มีความเสี่ยงสูง (มีลักษณะข้อใดข้อหนึ่งดังต่อไปนี้ คือ อายุ 35 ปีขึ้นไป, ก่อนตั้งครรภ์มีน้ำหนักตัวเกิน 23 กก./ม.2, ตรวจพบน้ำตาลในปัสสาวะ, เคยคลอดทารกพิการแต่กำเนิด, มีประวัติเป็นกลุ่มอาการถุงน้ำรังไข่ชนิดหลายถุง, มีประวัติคนในครอบครัวเป็นเบาหวาน, เคยเป็นเบาหวานขณะตั้งครรภ์ในการตั้งครรภ์ครั้งก่อน, เคยคลอดทารกที่มีน้ำหนักตัวมากกว่า 4 กิโลกรัม, เคยคลอดทารกที่เสียชีวิตในครรภ์โดยไม่ทราบสาเหตุ, มีภาวะน้ำคร่ำมากกว่าปกติ) ถ้าพบว่าเป็นเบาหวานขณะตั้งครรภ์ก็จะได้รับการดูแลจากสูติแพทย์ร่วมกับอายุรแพทย์อย่างจริงจัง พร้อมทั้งควบคุมอาหารที่รับประทานและออกกำลังกายตามคำแนะนำของแพทย์อย่างเคร่งครัด
- โดยทั่วไปแพทย์ในรายที่มีปัจจัยเสี่ยงแพทย์จะแนะนำให้ตรวจเลือดเพื่อดูระดับน้ำตาลในเลือดตั้งแต่อายุ 30 ปี (รวมถึงตรวจดูว่ามีไขมันในเลือดสูงและ/หรือมีความดันโลหิตสูงด้วยหรือไม่ เพราะทั้ง 3 โรคมักเกิดร่วมกันเสมอ) ส่วนคนทั่วไปการตรวจเลือดเพื่อดูค่าน้ำตาลควรเริ่มตรวจที่อายุประมาณ 40 ปี

เกณฑ์การตรวจคัดกรองโรคเบาหวานในผู้ที่ไม่มีอาการแสดง
- ผู้ที่มีภาวะน้ำหนักตัวเกิน (ดัชนีมวลกายมากกว่า 25 กก./ม.2) ร่วมกับมีปัจจัยเสี่ยงอย่างใดอย่างหนึ่งต่อไปนี้ ควรตรวจคัดกรองเบาหวานเมื่ออายุต่ำกว่า 45 ปี หรือควรตรวจคัดกรองให้ถี่ขึ้นตามคำแนะนำของแพทย์
- ขาดการออกกำลังกาย (เพราะการออกกำลังกายจะช่วยควบคุมน้ำหนักและช่วยให้เซลล์ต่าง ๆ ไวต่อการนำน้ำตาลไปใช้หรือช่วยเผาผลาญน้ำตาลในเลือดได้ดีขึ้นนั่นเอง)
- มีคนในครอบครัวสายตรง (พ่อแม่พี่น้องท้องเดียวกัน) เป็นโรคเบาหวาน
- เป็นชนชาติหรือเชื้อชาติกลุ่มเสี่ยงต่อเบาหวาน (เพราะพบว่าคนบางเชื้อชาติจะเป็นเบาหวานได้สูงกว่า เช่น คนเอเชียและคนผิวดำ)
- มีความดันโลหิตสูง (มากกว่าหรือเท่ากับ 130/80 มม.ปรอทขึ้นไป)
- มีไขมันเอชดีแอล (HDL) น้อยกว่า 35 มก./ดล. และ/หรือไตรกลีเซอไรด์มากกว่า 250 มก./ดล.
- มีโรคหรือภาวะอื่น ๆ ที่สัมพันธ์กับภาวะดื้อต่ออินซูลิน เช่น กลุ่มอาการถุงน้ำรังไข่ชนิดหลายถุง, ผิวหนังเป็นปื้นหนาสีน้ำตาลหรือดำคล้ายกำมะหยี่ (Acanthosis nigricans) ฯลฯ
- เคยตรวจพบว่ามี “ภาวะเบาหวานแฝง” (ระดับน้ำตาลในเลือดหลังอดอาหาร 8 ชั่วโมงมีค่า 100-125 มก./ดล. หรือระดับน้ำตาลในเลือดหลังดื่มกลูโคส 75 กรัมไปแล้ว 2 ชั่วโมง มีค่า 140-199 มก./ดล.)
- เคยมีประวัติเป็นโรคเบาหวานขณะตั้งครรภ์ (GDM) หรือคลอดบุตรน้ำหนักมากกว่า 4 กิโลกรัม
- เคยมีประวัติเป็นโรคหลอดเลือดแข็งและตีบ (Vacular disease)
- หากไม่มีปัจจัยเสี่ยงดังกล่าวก็ควรเริ่มตรวจคัดกรองเบาหวานเมื่ออายุได้ 45 ปี (เพราะอายุยิ่งมาก โอกาสเป็นหวานก็ยิ่งสูงขึ้น ซึ่งอาจเกิดจากการเสื่อมถอยของเซลล์ตับอ่อนหรือขาดการออกกำลังกายจากสุขภาพที่เสื่อมถอย)
- หากผลตรวจเลือดเป็นปกติก็ให้ตรวจซ้ำทุก 3 ปี (ความถี่ของการตรวจจะขึ้นอยู่กับระดับน้ำตาลที่เจาะและความเสี่ยง)
เอกสารอ้างอิง
- หนังสือตำราการตรวจรักษาโรคทั่วไป 2. “เบาหวาน (Diabetes mellitus/DM)”. (นพ.สุรเกียรติ อาชานานุภาพ). หน้า 777-791.
- หาหมอดอทคอม. “เบาหวาน (Diabetes mellitus)”. (ศ.เกียรติคุณ พญ.พวงทอง ไกรพิบูลย์). [ออนไลน์]. เข้าถึงได้จาก : haamor.com. [22 พ.ย. 2017].
- พบแพทย์. “โรคเบาหวาน”. [ออนไลน์]. เข้าถึงได้จาก : www.pobpad.com. [25 พ.ย. 2017].
เรียบเรียงข้อมูลโดยเว็บไซต์เมดไทย ()
- 1 เบาหวาน
- 2 สาเหตุของโรคเบาหวาน
- 3 ชนิดของเบาหวาน
- 4 อาการของโรคเบาหวาน
- 5 ภาวะแทรกซ้อนของโรคเบาหวาน
- 6 การวินิจฉัยโรคเบาหวาน
- 7 การรักษาโรคเบาหวาน
- 8 การป้องกันโรคเบาหวาน
- 9 เกณฑ์การตรวจคัดกรองโรคเบาหวานในผู้ที่ไม่มีอาการแสดง
- 10 เอกสารอ้างอิง